2. 复旦大学生物医学研究院 上海 200032
2. Institute of Biomedical Science, Fudan University, Shanghai 200032, China
寨卡病毒(Zika virus,ZIKV)于1947年首次从乌干达寨卡森林的恒河猴(Rhesus monkey)体内被分离出来,并于1952年首次发现于人体[1]。2007年西太平洋密克罗尼亚群岛发生了第一次ZIKV流行,随后2013年波利尼西亚也暴发了疫情,并迅速蔓延至巴西[2]。至2015年末,巴西的ZIKV感染人数达到约130万[3]。ZIKV是一种蚊媒病毒,后发现其也可通过母婴[4]、性行为[5]和临床输血[6]传播。ZIKV感染对人神经系统有明显损伤,与胎儿头小畸形[4]和格林-巴利综合征(Guillain-Barré syndrome)[7]的发生相关。
ZIKV的生命周期内存在大量病毒与宿主因子的相互作用。与现有大多数靶向病毒结构的抗病毒药物相比,将辅助病毒感染的宿主因子作为抗病毒靶标,既拓宽了靶标可能性,也可避免出现耐药性。此外,鉴于不同病毒会利用共同的宿主因子,故宿主因子也是开发高效广谱抗病毒药物的潜在突破口。对ZIKV感染辅助性宿主因子的研究主要集中在进入宿主细胞、基因组复制和释放这3个过程,本文总结了辅助ZIKV进入、复制和释放的宿主因子,并对作用机制进行了简要阐述,旨在展现ZIKV与宿主相互作用的研究现状,并探讨宿主因子作为广谱抗ZIKV靶标的潜力。
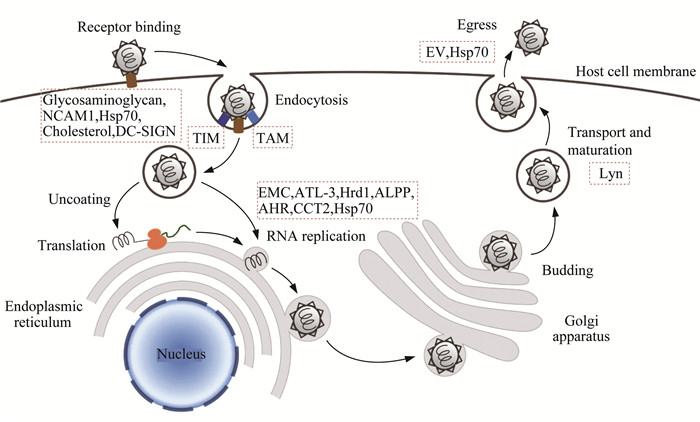
ZIKV的组成及生命周期 ZIKV是有包膜的二十面体病毒,基因组为正向单链RNA,长约11 kb。ZIKV属于黄病毒属(Flavivirus),与同为黄病毒属的登革病毒(Dengue virus,DENV)、西尼罗病毒(West Nile virus,WNV)和流行性乙型脑炎病毒(Japanese encephalitis virus,JEV)等具有类似的生命周期[8]。首先,病毒通过受体介导的内吞作用(receptor-mediated endocytosis)进入宿主细胞,具体表现为:病毒表面蛋白与宿主细胞膜上相应受体结合并形成内吞小泡,其酸性环境导致病毒蛋白构象改变,促使病毒包膜和宿主细胞膜发生融合,病毒RNA基因组随即进入宿主细胞。接着,病毒RNA在粗面内质网被翻译成一个多聚蛋白,经蛋白酶处理后形成10种病毒蛋白,包括3种结构蛋白——前体膜蛋白(pre-membrane protein,prM)、衣壳蛋白(capsid protein,C)和糖蛋白包膜蛋白(glycoprotein envelope protein,E),以及7种非结构蛋白——NS1、NS2A、NS2B、NS3、NS4A、NS4B和NS5。随后非结构蛋白进行加工并参与病毒基因组复制,在内质网组装成未成熟的毒粒。毒粒从内质网出发,经高尔基体到达宿主细胞表面,此间E蛋白构象发生改变、prM蛋白被宿主来源的弗林蛋白酶切割得到成熟M蛋白,使毒粒成熟并获得感染能力,最终出芽释放出宿主细胞,进行下一次感染[8-10]。
宿主因子作为病毒受体或黏附因子辅助ZIKV进入宿主细胞 ZIKV进入宿主细胞的内吞过程依赖宿主细胞表面的受体和黏附因子,有助于招募病毒毒粒,提高病毒进入宿主细胞的效率。研究证明硫酸乙酰肝素等糖胺聚糖(Glycosaminoglycan)可作为ZIKV的黏附因子[11]。此外,化学标记ZIKV表面E蛋白,并对其进入宿主细胞的过程进行追踪,发现神经细胞黏附分子(neural cell adhesion molecular,NCAM1)是潜在的ZIKV受体[12]。多个研究报道,热休克蛋白Hsp70可辅助ZIKV进入细胞[13]。此外,胆固醇也参与辅助ZIKV进入的过程,且ZIKV进入细胞后也会反过来诱导胆固醇表达上升[14],故降低胆固醇水平可能有助于抵御ZIKV感染。
T细胞免疫球蛋白和黏蛋白(T-cell immunoglobulin and mucin,TIM)家族及TYRO3/AXL/MER受体(TAM)酪氨酸激酶家族是两类研究较深入的ZIKV受体或黏附因子。人类TIM家族蛋白包括TIM-1、3和4,可直接识别黄病毒表面的磷脂酰丝氨酸(phosphatidylserine,PS)并与之结合,介导内吞作用。PS是一般表达于凋亡细胞表面的“eat me”信号,可触发免疫细胞吞噬效应[15]。TAM家族蛋白中的TYRO3集中表达于中枢神经系统,AXL和MER则表达于各类抗原递呈细胞(antigen-presenting cells,APCs)[16]。相较于TIM的直接识别,TAM则需要通过Gas6(growth-arrest-specific protein 6)或ProS(Protein S)作为“桥梁”与病毒表面PS连接,从而实现间接识别[17]。除了介导黄病毒进入宿主细胞以外,TAM可招募Ⅰ型干扰素受体,诱导细胞因子信号传导抑制分子SOCS1/3的表达,导致细胞因子炎症和Toll样受体信号传递受阻,从而抑制宿主抗病毒免疫应答[18]。但TIM和TAM的功能具有多重性,如TAM的胞内信号转导功能对于维护血脑屏障完整性有重要作用,扰乱其功能可能反而加重黄病毒对宿主神经系统的侵袭,这一点在WNV感染小鼠模型中已有一定展现[19]。
甘露糖受体(mannose receptors,MRs)属于可溶性C型凝集素(C-type lectins),可识别多种糖类,主要表达于巨噬细胞。MR可作为黏附分子,与DENV表面E蛋白结合,介导DENV感染[20]。DC-SIGN即CD209,属于膜表面C型凝集素,在巨噬细胞和未成熟树突状细胞表面高表达。DC-SIGN及其同源物L-SIGN均可作为黏附分子,与ZIKV表面E蛋白结合,辅助ZIKV进入宿主细胞[21]。由于不同黄病毒表面蛋白的糖基化水平和位点不同,不同黄病毒利用的受体或黏附分子的类别和程度均不同。
对于许多ZIKV进入宿主阶段的相关宿主蛋白,仍不能确定其究竟是ZIKV真正的受体还是黏附因子。属于TAM家族的AXL蛋白可以辅助ZIKV进入宿主细胞,但在星形胶质细胞中敲除AXL编码基因,并不能阻止ZIKV进入宿主细胞这一环节[22]——这可能说明,AXL不是以上实验细胞真正的ZIKV进入受体,或者ZIKV的受体可能具有功能冗余性,这对于鉴别包括ZIKV在内的黄病毒的真正受体造成了阻碍,故确定宿主蛋白与病毒蛋白之间相互作用的具体机制十分重要。
宿主因子辅助ZIKV的RNA复制 有多种宿主蛋白被证明参与了ZIKV基因组的复制过程。内质网作为最大的胞内细胞器,是黄病毒RNA复制、蛋白翻译和毒粒包装的场所[23],故许多内质网相关的宿主蛋白参与ZIKV的RNA复制过程。首先,内质网膜蛋白复合物(endoplasmic reticulum membrane protein complex,EMC)与ZIKV的RNA复制过程有关。哺乳动物共有10种EMC(EMC1~10),主要位于内质网[24],参与跨膜蛋白的合成和折叠[25],在酵母中也辅助脂质从内质网到线粒体的转运过程[26]。研究表明,EMC1~5在ZIKV和DENV的RNA复制早期具有重要作用,缺失EMC后被感染HeLa细胞内的病毒RNA和E蛋白均减少[27]。此外,EMC可以促进ZIKV和DENV非结构蛋白NS4A和NS4B合成,同时作为分子伴侣修正蛋白错误折叠[28]。与ZIKV和DENV相对的,EMC虽然与WNV感染导致的宿主细胞死亡有关,但不参与RNA的胞内复制过程[29],说明EMC在黄病毒不同生命周期中的作用有差异。
Dynamin超家族成员Atlastin(包括ATL-1、2和3)也与ZIKV的RNA复制相关。ATL参与宿主细胞的内质网结构形成;ZIKV感染招募ATL,ATL-3通过与ZIKV非结构蛋白NS2A和NS2B相互作用,辅助RNA复制[30]。
在内质网合成的病毒蛋白须通过内质网质量控制(ER quality control,ERQC)系统的“筛查”,错误折叠蛋白则由此通过内质网相关降解(ER-associated degradation,ERAD)通路,泛素化标记后被蛋白酶体降解[31]。Hrd1复合体是一种泛素连接酶(ubiquitin ligase),参与ERAD通路。研究证明,抑制Hrd1复合体的重要组分grp94可有效阻断ZIKV和DENV的RNA复制[32]。
除了内质网相关蛋白外,还存在多种宿主因子参与ZIKV的RNA复制。胎盘碱性磷酸酶(alkaline phosphatase,ALPP)通过和Hsp70蛋白BIP协同作用,保护参与病毒RNA复制的非结构蛋白免受宿主细胞内的蛋白酶体降解,从而辅助ZIKV的RNA复制过程,最终促进ZIKV感染人类胎盘滋养层细胞和星形胶质细胞,造成胎儿神经系统受损和头小畸形,故抑制ALPP有阻碍ZIKV感染胎盘的潜力[33]。
芳香烃受体(aryl hydrocarbon receptor,AHR)也可作为宿主因子辅助ZIKV的RNA复制。ZIKV感染人类肝来源细胞HepG2后,可诱导犬尿氨酸(kynurenine,Kyn)的产生,继而活化AHR。AHR可通过抑制Ⅰ型干扰素,并限制早幼粒细胞白血病蛋白(promyelocytic leukemia protein,PML)所驱动的内源性免疫,辅助病毒RNA复制。AHR拮抗剂可有效限制病毒在体外培养细胞内的RNA复制,说明AHR具有作为抗ZIKV感染靶标的研究前景[34]。
此外,ATP依赖性分子伴侣复合物TRiC/CCT中的CCT2亚基,可与ZIKV非结构蛋白NS1相互作用,辅助病毒RNA复制[35]。总之,宿主因子促进ZIKV的RNA复制过程,可通过与多种ZIKV非结构蛋白相互作用来实现。
宿主因子辅助ZIKV毒粒释放 与进入宿主细胞和RNA复制的过程相比,针对ZIKV释放离开宿主细胞的研究相对较少。ZIKV毒粒完成包装后,经出芽、转运和成熟,最终离开宿主细胞。ZIKV感染会激活宿主细胞内的Src家族激酶(Src-family kinase,SFK),其中Lyn激酶辅助成熟ZIKV毒粒包装进自噬体来源的囊泡(autophagosome-derived vesicles),从而逃避细胞内抗体的“侦察”[36]。ZIKV感染星形胶质细胞,导致细胞内的胞外囊泡(Extracellular vesicle,EV)增多,有助于ZIKV释放;神经鞘磷脂酶抑制剂GW4869可有效减少胞外囊泡和ZIKV毒粒的数量[37]。此外,与ZIKV进入宿主细胞和RNA复制均相关的Hsp70,也可以辅助ZIKV从宿主细胞中释放[38]。
对同属黄病毒的DENV的释放过程有更多研究。胞泌复合体(the exocyst complex)成员EXO70不影响DENV的RNA复制和翻译过程,但辅助其新生毒粒的释放过程[39]。此外,泛素化蛋白酶体通路(ubiquitin proteasome pathway,UPP)也参与DENV出芽释放过程,且已经上市的蛋白酶体抑制剂硼替佐米(Bortezomib)可显著减轻DENV感染小鼠的症状[40]。鉴于DENV和ZIKV在结构和功能上的相似性,故以上DENV宿主因子是否可辅助ZIKV释放,具有一定探讨价值。
结语 ZIKV已经导致了全球各地疫情频发,症状可由轻微的发热、肌痛到神经系统异常和自身免疫病。但迄今为止,还没有已经上市的、针对ZIKV的疫苗或抗病毒药物。本文对辅助ZIKV生命周期中3个部分(内吞进入、基因组复制和毒粒出芽释放)的宿主因子进行汇总(表 1),并阐述其作用机制(图 1)。
| Stage of ZIKV life cycle | Host factors |
| Entry | Glycosaminoglycan,NCAM1,Hsp70,cholesterol,TIM,TAM,DC-SIGN |
| Replication | EMC,ATL,Hrd1,ALPP,AHR,CCT2,Hsp70 |
| Egress | SFK/Lyn,EV,Hsp70 |
|
| 图 1 寨卡病毒生命周期及其辅助性宿主因子 Fig 1 The life cycle of Zika virus and its facilitating host factors |
相对于毒粒出芽释放,现在对ZIKV宿主因子的研究主要集中于病毒内吞进入细胞和基因组复制。靶向这两步骤的宿主因子可避免新毒粒的产生,保障抗病毒的有效性。Hsp70等宿主因子参与促进多种黄病毒生命周期中的多个阶段,值得深入探讨;有研究证明细胞骨架[41]等重要细胞组分辅助ZIKV感染,但对其干扰所造成的副作用却不可承受。最后,阻遏宿主因子在体内的表达是否也会展现出和体外实验相同的ZIKV抑制效果,以及是否会涉及其他通路而导致严重的不良反应,也是其能否作为抗病毒药物靶标的基础,还有待研究验证。
作者贡献声明 刘源 文献调研,数据收集、整理和保存,论文构思、撰写和修订。李念夷 数据收集、整理和保存。陈靖,张倩 论文修订和审核。
利益冲突声明 所有作者均声明不存在利益冲突。
| [1] |
DICK GW, KITCHEN SF, HADDOW AJ. Zika virus. I. Isolations and serological specificity[J]. Trans R Soc Trop Med Hyg, 1952, 46(5): 509-520.
[DOI]
|
| [2] |
LAZEAR HM, DIAMOND MS. Zika virus: new clinical syndromes and its emergence in the western hemisphere[J]. J Virol, 2016, 90(10): 4864-4875.
[DOI]
|
| [3] |
BOGOCH Ⅱ, BRADY OJ, KRAEMER MU, et al. Anticipating the international spread of Zika virus from Brazil[J]. Lancet, 2016, 387(10016): 335-336.
[DOI]
|
| [4] |
COYNE CB, LAZEAR HM. Zika virus-reigniting the TORCH[J]. Nat Rev Microbiol, 2016, 14(11): 707-715.
[DOI]
|
| [5] |
MUSSO D, ROCHE C, ROBIN E, et al. Potential sexual transmission of Zika virus[J]. Emerg Infect Dis, 2015, 21(2): 359-361.
[DOI]
|
| [6] |
MOTTA IJ, SPENCER BR, CORDEIRO DA SILVA SG, et al. Evidence for transmission of Zika virus by platelet transfusion[J]. N Engl J Med, 2016, 375(11): 1101-1103.
[DOI]
|
| [7] |
CAO-LORMEAU VM, BLAKE A, MONS S, et al. Guillain-Barré Syndrome outbreak associated with Zika virus infection in French Polynesia: a case-control study[J]. Lancet, 2016, 387(10027): 1531-1539.
[DOI]
|
| [8] |
HASAN SS, SEVVANA M, KUHN RJ, et al. Structural biology of Zika virus and other flaviviruses[J]. Nat Struct Mol Biol, 2018, 25(1): 13-20.
[DOI]
|
| [9] |
LI L, LOK SM, YU IM, et al. The flavivirus precursor membrane-envelope protein complex: structure and maturation[J]. Science, 2008, 319(5871): 1830-1834.
[DOI]
|
| [10] |
任琴, 杜寿文, 吕孔鹏, 等. 寨卡病毒及其与宿主蛋白相互作用研究进展[J]. 病毒学报, 2020, 36(6): 1201-1207. [CNKI]
|
| [11] |
KIM SY, ZHAO J, LIU X, et al. Interaction of Zika virus envelope protein with glycosaminoglycans[J]. Biochemistry, 2017, 56(8): 1151-1162.
[DOI]
|
| [12] |
SRIVASTAVA M, ZHANG Y, CHEN J, et al. Chemical proteomics tracks virus entry and uncovers NCAM1 as Zika virus receptor[J]. Nat Commun, 2020, 11(1): 3896.
[DOI]
|
| [13] |
TAGUWA S, YEH MT, RAINBOLT TK, et al. Zika virus dependence on host Hsp70 provides a protective strategy against infection and disease[J]. Cell Rep, 2019, 26(4): 906-920, e3.
[DOI]
|
| [14] |
OSUNA-RAMOS JF, REYES-RUIZ JM, DEL ANGEL RM. The Role of host cholesterol during flavivirus infection[J]. Front Cell Infect Microbiol, 2018, 8: 388.
[DOI]
|
| [15] |
KUADKITKAN A, WIKAN N, FONGSARAN C, et al. Identification and characterization of prohibitin as a receptor protein mediating DENV-2 entry into insect cells[J]. Virology, 2010, 406(1): 149-161.
[DOI]
|
| [16] |
ROTHLIN CV, LEMKE G. TAM receptor signaling and autoimmune disease[J]. Curr Opin Immunol, 2010, 22(6): 740-746.
[DOI]
|
| [17] |
PERERA-LECOIN M, MEERTENS L, CARNEC X, et al. Flavivirus entry receptors: an update[J]. Viruses, 2013, 6(1): 69-88.
[DOI]
|
| [18] |
ROTHLIN CV, GHOSH S, ZUNIGA EI, et al. TAM receptors are pleiotropic inhibitors of the innate immune response[J]. Cell, 2007, 131(6): 1124-1136.
[DOI]
|
| [19] |
MINER JJ, DANIELS BP, SHRESTHA B, et al. The TAM receptor Mertk protects against neuroinvasive viral infection by maintaining blood-brain barrier integrity[J]. Nat Med, 2015, 21(12): 1464-1472.
[DOI]
|
| [20] |
TAYLOR PR, GORDON S, MARTINEZ-POMARES L. The mannose receptor: linking homeostasis and immunity through sugar recognition[J]. Trends Immunol, 2005, 26(2): 104-110.
[DOI]
|
| [21] |
HAMEL R, DEJARNAC O, WICHIT S, et al. Biology of Zika virus infection in human skin cells[J]. J Virol, 2015, 89(17): 8880-8896.
[DOI]
|
| [22] |
CHEN J, YANG YF, YANG Y, et al. AXL promotes Zika virus infection in astrocytes by antagonizing type I interferon signalling[J]. Nat Microbiol, 2018, 3(3): 302-309.
[DOI]
|
| [23] |
ROMERO-BREY I, BARTENSCHLAGER R. Endoplasmic reticulum: the favorite intracellular niche for viral replication and assembly[J]. Viruses, 2016, 8(6): 160.
[DOI]
|
| [24] |
TIAN S, WU Q, ZHOU B, et al. Proteomic analysis identifies membrane proteins dependent on the ER membrane protein complex[J]. Cell Rep, 2019, 28(10): 2517-2526, e5.
[DOI]
|
| [25] |
JONIKAS MC, COLLINS SR, DENIC V, et al. Comprehensive characterization of genes required for protein folding in the endoplasmic reticulum[J]. Science, 2009, 323(5922): 1693-1697.
[DOI]
|
| [26] |
LAHIRI S, CHAO JT, TAVASSOLI S, et al. A conserved endoplasmic reticulum membrane protein complex (EMC) facilitates phospholipid transfer from the ER to mitochondria[J]. PLoS Biol, 2014, 12(10): e1001969.
[DOI]
|
| [27] |
SAVIDIS G, MCDOUGALL WM, MERANER P, et al. Identification of Zika virus and dengue virus dependency factors using functional genomics[J]. Cell Rep, 2016, 16(1): 232-246.
[DOI]
|
| [28] |
LIN DL, INOUE T, CHEN YJ, et al. The ER membrane protein complex promotes biogenesis of dengue and Zika virus non-structural multi-pass transmembrane proteins to support infection[J]. Cell Rep, 2019, 27(6): 1666-1674, e4.
[DOI]
|
| [29] |
MA H, DANG Y, WU Y, et al. A CRISPR-based screen identifies genes essential for west-nile-virus-induced cell death[J]. Cell Rep, 2015, 12(4): 673-683.
[DOI]
|
| [30] |
MONEL B, RAJAH MM, HAFIRASSOU ML, et al. Atlastin endoplasmic reticulum-shaping proteins facilitate Zika virus replication[J]. J Virol, 2019, 93(23): e01047-19.
|
| [31] |
VEMBAR SS, BRODSKY JL. One step at a time: endoplasmic reticulum-associated degradation[J]. Nat Rev Mol Cell Biol, 2008, 9(12): 944-957.
[DOI]
|
| [32] |
ROTHAN HA, ZHONG Y, SANBORN MA, et al. Small molecule grp94 inhibitors block dengue and Zika virus replication[J]. Antiviral Res, 2019, 171: 104590.
[DOI]
|
| [33] |
CHEN J, CHEN Z, LIU M, et al. Placental alkaline phosphatase promotes Zika virus replication by stabilizing viral proteins through BIP[J]. mBio, 2020, 11(5): e01716-20.
|
| [34] |
GIOVANNONI F, BOSCH I, POLONIO CM, et al. AHR is a Zika virus host factor and a candidate target for antiviral therapy[J]. Nat Neurosci, 2020, 23(8): 939-951.
[DOI]
|
| [35] |
WANG Y, URAKI R, HWANG J, et al. TRiC/CCT complex, a binding partner of NS1 protein, supports the replication of Zika virus in both mammalians and mosquitoes[J]. Viruses, 2020, 12(5): 519.
[DOI]
|
| [36] |
LI MY, NAIK TS, SIU LYL, et al. Lyn kinase regulates egress of flaviviruses in autophagosome-derived organelles[J]. Nat Commun, 2020, 11(1): 5189.
[DOI]
|
| [37] |
HUANG Y, LI Y, ZHANG H, et al. Zika virus propagation and release in human fetal astrocytes can be suppressed by neutral sphingomyelinase-2 inhibitor GW4869[J]. Cell Discov, 2018, 4: 19.
|
| [38] |
PUJHARI S, BRUSTOLIN M, MACIAS VM, et al. Heat shock protein 70 (Hsp70) mediates Zika virus entry, replication, and egress from host cells[J]. Emerg Microbes Infect, 2019, 8(1): 8-16.
[DOI]
|
| [39] |
CHEN Z, LIN X, ZHANG Z, et al. EXO70 protein influences dengue virus secretion[J]. Microbes Infect, 2011, 13(2): 143-150.
[DOI]
|
| [40] |
CHOY MM, ZHANG SL, COSTA VV, et al. Proteasome inhibition suppresses dengue virus egress in antibody dependent infection[J]. PLoS Negl Trop Dis, 2015, 9(11): e0004058.
[DOI]
|
| [41] |
ZHANG Y, GAO W, LI J, et al. The role of host cytoskeleton in flavivirus infection[J]. Virol Sin, 2019, 34(1): 30-41.
[DOI]
|
 2022, Vol. 49
2022, Vol. 49


