2. 上海市影像医学研究所 上海 200032;
3. 复旦大学附属中山医院介入治疗科 上海 200032
2. Shanghai Institute of Medical Imaging, Shanghai 200032, China;
3. Department of Interventional Radiology, Zhongshan Hospital, Fudan University, Shanghai 200032, China
肝细胞癌是发展中国家最常见的恶性肿瘤之一,已成为全球癌症相关死亡的主要原因。以射频消融为代表的肿瘤热消融治疗技术在肝癌的微创治疗方面取得了显著成绩,不仅疗效显著,还具有创伤小、患者痛苦少、可重复操作等明显优势,对一些无法手术切除的肝癌也可进行治疗[1-2]。早期准确评价消融术后癌残留十分重要,然而消融术后早期诊断灶周癌残留往往十分困难。热消融治疗后病灶周围组织出现热损伤,可引起局部炎症反应,表现为增强影像上消融灶周边的强化,被称为消融灶周边良性增强(benign periablational enhancement,BPE)[3]。消融术后灶周炎症反应带引起的BPE常常与同样以灶周增强为表现的残癌混淆,难以鉴别;并且该BPE持续时间很长,甚至可达6个月。
尽管增强CT、PET、MRI成像等影像学检查对肝癌消融后疗效评价有一定价值,但在区别消融后灶周炎症反应带和残余瘤上仍存在不同程度的限制,影响临床进一步制订后续方案。研究发现应用CT诊断消融后癌残留整体敏感度仅为44%。Kim等[4]提出,增强MRI检查容易高估消融后癌残留,原因是灶周良性炎症反应带也会增强,特别是在消融术后1个月内的检查中。
超声检查具有实时、经济、无辐射和便于多次重复检查等优点,因此成为消融术后疗效评估的重要手段。很多消融治疗也是在超声引导下进行的,应用超声技术进行评估较CT或MRI更为简便,可直接发现存活病灶,进行定位补充治疗[5]。但应用超声鉴别消融后残癌及炎症的报道不多,更少见超声造影定量分析技术在这方面的应用。在临床实践中,不但影像检查难以鉴别消融后残癌与BPE困难,实际上也难以取得相应病理标本证实诊断。因此,本研究制作了残癌与灶周炎症带共存的VX2兔肝肿瘤部分消融模型,应用超声造影定量分析技术对消融后残癌与灶周炎症带进行同步鉴别比较,并以病理结果为金标准,以期为解决传统影像方法难以早期精准鉴别的问题提供实验基础,并确定消融后鉴别诊断的最优时间点。
材料和方法制作兔VX2肝肿瘤部分消融模型 16只健康新西兰大白兔由复旦大学附属中山医院实验动物中心提供,体重2.5~3.0 kg,雌雄不限。采用2%戊巴比妥钠溶液麻醉,备皮消毒,剑突下沿腹白线正中切口,暴露兔肝左内叶,用眼科镊刺破肝实质表面,取出备用VX2肿瘤组织块(约2 mm3)置入切口底部,置入止血用明胶海绵块,将肝脏回纳,逐层缝合切口。术后青霉素40万单位肌注连续3天。
在VX2瘤种植2周后制作兔肝肿瘤部分消融模型。肝肿瘤大小为(9.50±1.56)mm(8~13 mm)。超声仪器为意大利Esaote公司的MyLab Twice,配备激光消融系统Echo Laser X4,发射激光波长1 064 nm,光纤直径300 μm。超声引导下将21G PTC穿刺针偏心刺入肝肿瘤,取出针芯后导入光纤,光纤头端裸露5 mm;消融功率4 W,输出能量100 J,毁损半径占肿瘤1/3~2/3。1只VX2兔因针道偏离肿瘤,未能成功消融,其余15只均成功制作部分消融模型。
超声造影检查及定量分析 采用东芝Aplio i900超声诊断仪,凸阵探头频率为1~8 MHz。消融术后1、3、7、14天对病灶行超声检查。常规超声检查兔肝肿瘤消融区,观察肿块位置、深度、形态,并测量大小。选择消融灶的针道截面,进行超声造影检查。通过兔耳缘静脉团注射0.6 mL造影剂SonoVue,立即用1 mL生理盐水冲管,超声造影图像动静态存图。造影时采用固定的预设条件,增益为76,机械指数为0.10,声功率为1%,动态范围为60 dB,聚焦均放置于图像底部。
依据最终病理结果,回放定帧图像,分别在正常肝脏组织、残癌组织、炎症带中选取兴趣区(region of interest,ROI),进行定量分析检查。采用仪器自带的图像分析软件,对每个ROI绘制时间-强度曲线(time-intensity curve,TIC),根据拟合后曲线自动计算超声造影定量参数:(1)时间相关参数:达峰时间(time to peak,TTP),即组织内出现造影剂到造影剂达峰值强度的时间差;平均渡越时间(mean transit time,MTT),即造影剂在组织内从进入到廓清的时间。(2)强度相关参数:峰值强度(peak intensity,PI),即TIC曲线最高点对应的纵坐标数值;曲线下面积(area under the curve,AUC),即TIC曲线与横轴围成的面积;上升支曲线下面积(area under the curve of wash in,AWI),即TIC曲线上升支与横轴围成的面积;下降支曲线下面积(area under the curve of wash out,AWO),即TIC曲线下降支与横轴围成的面积。每一段动态原始数据各取3次TIC曲线,取拟合度最高的曲线数据进行分析。以正常肝组织TIC曲线的上升及下降支为参照,将ROI的TIC曲线形态分成4型:速升速降型(Ⅰ型)、速升缓降型(Ⅱ型)、缓升速降型(Ⅲ型)及缓升缓降型(Ⅳ型)。
病理检测 消融术后1、3、7、14天分别随机处死3~5只VX2兔,取标本观察消融灶及残余瘤情况。在消融灶的针道截面切取包括残余瘤、消融凝固灶、炎症反应带、正常肝组织的部分,4%甲醛溶液固定,HE染色,进行组织病理学观察(图 1)。
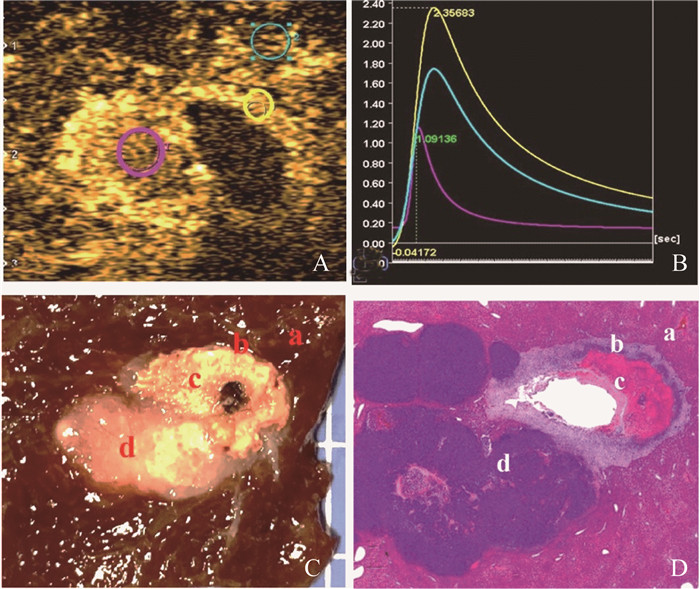
|
| A: Different regions of interest such as residual tumor (red ring), hyperemic inflammatory rim (yellow ring) and normal liver (blue ring) were outlined on contrast-enhanced ultrasound images for quantitative analysis; B: Time intensity curves for different regions of interest, including residual tumor (red line), hyperemic inflammatory rim (yellow line) and normal liver (blue line); C: A specimen slide corresponding to the ultrasound image was cut from the core center of the ablation lesion, including normal liver (a), hyperemic inflammatory rim (b), ablation coagulation lesion (c) and residual tumor (d); D: Pathological HE staining diagram (×100) confirmed various zones (a, b, c, d). 图 1 VX2兔肝肿瘤激光部分消融术后第3天图像 Fig 1 Images of rabbit VX2 liver tumor on the third day after partial ablation laser |
统计学分析 采用SPSS 20.0软件进行统计分析。采用独立样本t检验(方差齐性)或非参数秩和检验(方差不齐)比较残癌与消融后炎症带在各时间点的造影定量参数。采用Kruskal-Wallis检验(H检验)及χ2检验。采用双侧检验比较残癌与炎症带的超声造影TIC曲线形态,P < 0.05为差异有统计学意义。
结果激光消融后残余瘤与炎症带的组织病理学表现 灰阶超声显示激光消融开始后即刻在光纤前方形成气体样强回声,边界不清;术后3天,消融灶所在区中央可见边界清楚的强回声,消融灶另一侧的残癌组织呈团块状、均匀、稍低回声区。取肿瘤标本,沿消融针道剖开,见消融灶呈类圆形,光纤尖端前方为黑色碳化区,外周为白色坏死区及粉红色充血水肿区。HE染色后镜下见消融坏死区细胞形态消失,紧贴消融灶周边见大量炎症细胞浸润;术后7天,病灶呈灰白色坏死区,炎症细胞浸润区伴少许纤维肉芽组织增生;术后14天,坏死灶周围可见淋巴细胞、浆细胞、多核巨细胞浸润,同时可见梭形纤维组织及肉芽组织增生。在消融灶另一端的残癌组织呈白色鱼肉样,无包膜,HE染色后肿瘤组织内可见浸润性癌巢,癌细胞排列不规则(图 1D)。
超声造影定量分析技术评价残余瘤与炎症带 在消融术后1、3、7及14天,除正常肝组织外,共划定70个ROI,包括残癌区34个和炎症区36个。残癌与消融灶周炎症带超声造影后动脉期增强形态不同:残癌多表现为灶周月牙状或结节状增强(25/34,73.5%),少部分为不规则环形增强(9/34,26.5%);炎症带多为包裹在消融灶周围的、厚度一致的环形或弧形增强(34/36,94.4%),仅2个炎症带表现为灶周不规则环形增强。
比较残癌及消融灶周炎症带的超声造影TIC曲线形态发现,残癌及炎症带均可表现为Ⅰ~Ⅳ型,但残癌曲线形态以Ⅰ型为主(22/34,64.7%),而炎症带曲线形态多表现为Ⅱ型(20/36,55.6%)。两组的各种曲线形态构成比差异有统计学意义(H=22.659,P < 0.001,表 1)。
| n (%) | |||||||||||||||||||||||||||||
| Enhanced area | TypeⅠ | TypeⅡ | Type Ⅲ | Type Ⅳ | |||||||||||||||||||||||||
| Residual tumor(n=34) | 22(64.7) | 5(14.7) | 5(14.7) | 2(5.9) | |||||||||||||||||||||||||
| Inflammatory zone(n=36) | 7(19.4) | 20(55.6) | 1(2.8) | 8(22.2) | |||||||||||||||||||||||||
| χ2 | 18.966 | 12.709 | 1.835 | 2.595 | |||||||||||||||||||||||||
| P | < 0.001 | < 0.001 | 0.176 | 0.107 | |||||||||||||||||||||||||
| TypeⅠ:Rapid rise and rapid fall;TypeⅡ:Rapid rise and slow fall;Type Ⅲ:Slow rise and rapid fall;Type Ⅳ:Slow rise and slow fall. | |||||||||||||||||||||||||||||
比较残癌和炎症反应带的超声造影TIC各定量参数发现,在消融后不同时间段残癌与炎症带的各造影定量参数值不同。消融术后第3天,残癌与炎症带差异最明显,表现为PI、TTP、MTT、AUC、AWI、AWO各参数值差异均有统计学意义(P均 < 0.05,表 2)。
| (x±s) | |||||||||||||||||||||||||||||
| Parameter/ days after ablation | Residual tumor(n=34) | Hyperemic inflammatory rim(n=36) | t | P | |||||||||||||||||||||||||
| PI(dB) | |||||||||||||||||||||||||||||
| 1 | 0.28±0.24 | 0.10±0.17 | 1.024 | 0.323 | |||||||||||||||||||||||||
| 3 | 0.35±0.19 | 0.85±0.38 | -2.037 | 0.026 | |||||||||||||||||||||||||
| 7 | 0.38±0.12 | 0.15±0.10 | 1.085 | 0.302 | |||||||||||||||||||||||||
| 14 | 0.27±0.19 | 0.10±0.12 | 0.811 | 0.426 | |||||||||||||||||||||||||
| TTP(s) | |||||||||||||||||||||||||||||
| 1 | 9.65±5.78 | 8.37±5.10 | 0.468 | 0.647 | |||||||||||||||||||||||||
| 3 | 6.47±2.23 | 8.15±2.25 | -5.384 | < 0.001 | |||||||||||||||||||||||||
| 7 | 10.37±3.92 | 8.63±3.45 | 0.800 | 0.202 | |||||||||||||||||||||||||
| 14 | 5.57±2.04 | 14.00±5.07 | -3.224 | 0.004 | |||||||||||||||||||||||||
| MTT(s) | |||||||||||||||||||||||||||||
| 1 | 22.37±12.37 | 25.50±12.24 | -0.256 | 0.262 | |||||||||||||||||||||||||
| 3 | 31.76±13.62 | 20.38±11.41 | 3.889 | < 0.001 | |||||||||||||||||||||||||
| 7 | 23.50±5.48 | 24.31±7.42 | -0.128 | 0.960 | |||||||||||||||||||||||||
| 14 | 9.87±2.28 | 36.50±16.63 | -4.901 | 0.001 | |||||||||||||||||||||||||
| AUC(dB.s) | |||||||||||||||||||||||||||||
| 1 | 26.06±12.92 | 11.85±7.31 | 1.501 | 0.035 | |||||||||||||||||||||||||
| 3 | 13.18±7.99 | 31.53±11.93 | -4.112 | < 0.001 | |||||||||||||||||||||||||
| 7 | 20.37±10.46 | 14.50±9.07 | 0.730 | 0.693 | |||||||||||||||||||||||||
| 14 | 10.20±5.87 | 17.60±5.29 | -1.307 | 0.142 | |||||||||||||||||||||||||
| AWI(dB.s) | |||||||||||||||||||||||||||||
| 1 | 2.97±0.46 | 1.11±0.43 | 2.103 | 0.024 | |||||||||||||||||||||||||
| 3 | 1.59±0.53 | 4.27±1.29 | -3.915 | < 0.001 | |||||||||||||||||||||||||
| 7 | 3.00±1.78 | 1.60±0.99 | 1.335 | 0.034 | |||||||||||||||||||||||||
| 14 | 1.47±0.44 | 2.60±0.63 | -1.085 | 0.492 | |||||||||||||||||||||||||
| AWO(dB.s) | |||||||||||||||||||||||||||||
| 1 | 23.12±12.75 | 10.87±7.07 | 1.414 | 0.041 | |||||||||||||||||||||||||
| 3 | 12.17±7.15 | 27.04±9.12 | -3.057 | < 0.001 | |||||||||||||||||||||||||
| 7 | 17.25±7.03 | 14.20±7.90 | 0.409 | 0.943 | |||||||||||||||||||||||||
| 14 | 8.67±4.52 | 14.70±6.70 | -1.180 | 0.125 | |||||||||||||||||||||||||
| PI:Peak intensity;TTP:Time to peak;MTT:Mean transit time;AUC:Area under the curve;AWI:Area under the curve of wash in;AWO:Area under the curve of wash out. | |||||||||||||||||||||||||||||
应用CT或MRI增强诊断消融后残癌的敏感度为44%~89%[6]。因为受灶周炎症反应带的干扰,Dromain等[7]报道CT及MRI增强检查最早在消融治疗后4个月后才能诊断残癌或肿瘤复发。消融治疗后1个月内鉴别残癌与消融后炎症带有助于及时对残癌补充治疗,从而提高患者的生存机会。
超声造影定量分析技术利用不同的数学模型对超声造影图像进行拟合,形成TIC,并获得相应的定量参数。超声造影定量分析技术对肿瘤的鉴别诊断及抗血管生成的疗效已见报道[8-9]。本研究发现超声造影定量分析技术可用于早期鉴别兔VX2肝肿瘤消融后残癌与灶周炎症带,分析两组在消融后各时间节点定量参数的差异,消融后第3天两者差异最为显著,推测这与消融后炎症带的病理变化特点相关:消融灶周围受术后热损伤影响,出现充血、水肿、中性粒细胞和巨噬细胞浸润为主的急性炎症反应,在消融后第3天炎性反应达高峰。分析该时间窗超声造影TIC曲线发现,炎症反应带的PI、总AUC、AWI及AWO等参数值明显高于残癌。由此可见,术后第3天血流量是鉴别残癌和消融后炎症带的敏感指标。考虑原因是受热损伤影响,消融后早期炎症反应带内小血管明显扩张充血,表现为高灌注状态,血流量明显增多,强度高于同时间段残癌内的血流量。我们的实验结果表明,超声造影定量分析技术可鉴别消融后炎症反应带与残癌,并且时间明显早于增强CT及增强MRI。
本研究中超声造影后动脉相残癌与炎症反应带呈现不同的增强形态。残癌多为局灶形或不规则形外周增强;炎症反应带引起的外周边缘增强多呈环形或弧形,厚度均匀,并包裹消融坏死区。研究显示,增强CT及增强MRI也可以观察到这种改变,但仅依靠增强形态差异鉴别残癌及炎症带难度较大[10]。本研究还发现,各个时间段残癌与炎症反应带的超声造影TIC有显著差异。残癌TIC以速升速降型为主,这与肿瘤的血供特点有关:一方面,肿瘤病灶内新生微小动脉血管异常增生,使肝动脉的优势供血比例远超门静脉,进入病灶内血流量较正常肝组织明显增多;另一方面,肿瘤病灶缺乏门静脉供血及瘤体内动静脉瘘的存在,在门脉相及延迟相造影剂表现出快速廓清[11]。炎症反应带在消融后早期表现为急性炎症反应,血管扩张,流速增加,超声造影后炎症反应带动脉相增强程度明显高于周边肝组织,因门静脉仍持续供血,门脉相病灶仍呈高回声或等回声改变,TIC表现为速升缓降型。需注意的是,残癌与炎症反应带的TIC形态仍存在部分重叠,需结合定量参数一起分析,以减少偏差。
本研究中,为建立残余肿瘤及消融后炎症带共存的动物模型,我们应用了激光消融技术。激光消融是一种局部热消融方法,可运用于小肝癌的消融治疗[12]。本研究中兔VX2肿瘤移植2周后瘤体大小为8~13 mm,肿瘤体积较小,相比射频或微波针,单根激光针更细,消融时的脉冲频率和强度可控,消融范围更精确,更适宜制作部分消融模型。本研究应用超声引导下激光消融方法制作兔VX2肝肿瘤部分消融模型,成功率达到93.7%(15/16),未产生明显并发症,同时能比较清楚地呈现一侧的残余癌及另一侧包括消融坏死灶的炎症反应带。
本研究有一定局限性:(1)VX2肿瘤来源于兔的病毒诱导的乳头状瘤,其病理特征可能与人肝细胞肝癌不同,也缺乏原发性肝癌的肝硬化背景[13];(2)随访期比较短,仅在消融后早期(术后1、3、7及14天)4个时间点对残癌与炎症反应带进行超声造影定量分析;(3)样本量较小。今后可以增加实验动物数目及种类,观察不同模型中远期残癌及炎症反应带的特点,并加以比较和进一步评价。
综上所述,超声造影定量分析技术有助于兔VX2肝肿瘤激光消融后残癌与炎症反应带的早期鉴别诊断。消融后第3天是鉴别的最佳时间点,超声造影后病灶增强形态、TIC曲线形态及拟合后产生的各定量参数均有参考价值。超声造影定量分析技术同时有超声造影检查实时性强、无放射损伤、可多次重复注射造影剂观察等多种优势,其在肝癌消融治疗后早期疗效评估中将有更广阔的应用价值。
作者贡献声明 韩红 研究设计和实施,论文构思和撰写。金赟杰,范卓阳 研究实施,数据采集和整理。刘嵘,季正标 研究设计,论文修订。王文平 研究选题和设计,论文指导和审校。
利益冲突声明 所有作者均声明不存在利益冲突。
| [1] |
LAIMER G, SCHULLIAN P, PUTZER D, et al. Can accurate evaluation of the treatment success after radiofrequency ablation of liver tumors be achieved by visual inspection alone? Results of a blinded assessment with 38 interventional oncologists[J]. Int J Hyperthermia, 2020, 37(1): 1362-1367.
[DOI]
|
| [2] |
ARELLANO RS. What's new in percutaneous ablative strategies for hepatocellular carcinoma and colorectal hepatic metastases? 2020 Update[J]. Curr Oncol Rep, 2020, 22(10): 105.
[DOI]
|
| [3] |
KAN X, ZHANG Y, ZHENG C, et al. Stress test of contrast-enhanced US with phenylephrine in a rabbit VX2 liver tumor model: differentiating benign periablational enhancement from residual tumor after radiofrequency ablation[J]. J Vasc Interv Radiol, 2016, 27(7): 1077-1085.
[DOI]
|
| [4] |
KIM TJ, MOON WK, CHA JH, et al. VX2 carcinoma in rabbits after radiofrequency ablation: comparison of MR contrast agents for help in differentiating benign periablational enhancement from residual tumor[J]. Radiology, 2005, 234(2): 423-430.
[DOI]
|
| [5] |
YU ZS, LI GW, YUAN NY, et al. Comparison of ultrasound guided versus CT guided radiofrequency ablation on liver function, serum PIVKA-Ⅱ, AFP levels and recurrence in patients with primary hepatocellular carcinoma[J]. Am J Transl Res, 2021, 13: 6881-6888.
[URI]
|
| [6] |
WU H, PATEL RB, ZHENG Y, et al. Differentiation of benign periablational enhancement from residual tumor following radio-frequency ablation using contrast-enhanced ultrasonography in a rat subcutaneous colon cancer model[J]. Ultrasound Med Biol, 2012, 38(3): 443-453.
[DOI]
|
| [7] |
DROMAIN C, DE BAERE T, ELIAS D, et al. Hepatic tumors treated with percutaneous radio-frequency ablation: CT and MR imaging follow-up[J]. Radiology, 2002, 223(1): 255-262.
[DOI]
|
| [8] |
KUORDA H, ABE T, FUJIWARA Y, et al. Change in arterial tumor perfusion is an early biomarker of lenvatinib efficacy in patients with unresectable hepatocellular carcinoma[J]. World J Gastroenterol, 2019, 21, 25(19): 2365-2372.
[URI]
|
| [9] |
ZHAN Y, ZHOU FB, YU XL, et al. Quantitative dynamic contrast-enhanced ultrasound may help predict the outcome of hepatocellular carcinoma after microwave ablation[J]. Int J Hyperthermia, 2019, 35: 105-111.
[URI]
|
| [10] |
MINAMI Y, NISHIDA N, KUDO M. Therapeutic response assessment of RFA for HCC: contrast-enhanced US, CT and MRI[J]. World J Gastroenterol, 2014, 20(15): 4160-4166.
[DOI]
|
| [11] |
刘晓玲, 刘健, 袁红梅. 兔VX2肝癌超声造影CT灌注及磁共振成像灌注定量分析的相关性研究[J]. 实用医学影像杂志, 2016, 17(2): 114-117. [CNKI]
|
| [12] |
DI COSTANZO GG, FRANCICA G, PACELLA CM. Laser ablation for small hepatocellular carcinoma: State of the art and future perspectives[J]. World J Hepatol, 2014, 27, 6(10): 704-715.
[URI]
|
| [13] |
李月考, 时高峰, 王士杰, 等. MR弥散加权成像在兔肝VX2肿瘤射频消融后残癌诊断中的应用价值[J]. 山东医药, 2012, 52(6): 29-31. [DOI]
|
 2022, Vol. 49
2022, Vol. 49


