淋巴管平滑肌瘤病(lymphangioleiomyoma-tosis,LAM)是一种累及多系统的罕见的低度恶性肿瘤性疾病,主要发生在育龄期女性,也有少数绝经后起病的病例[1-2]。LAM分为散发型LAM(sporadic LAM,S-LAM)和结节性硬化症(tuberous sclerosis complex,TSC)相关的遗传型LAM(TSC-LAM)[3]。LAM的发病机制与TSC等位基因突变有关,TSCl或TSC2的突变导致哺乳类雷帕霉素靶蛋白(mammalian target of rapamycin,mTOR)复合体1(mTOR complex 1,mTORC1)过度活化,进而影响细胞的形态、生长和存活[4]。异常增生的平滑肌样细胞(LAM细胞)在肺部浸润引起气道阻塞和弥漫性囊泡样改变[5]。患者的临床表现包括进行性加重的呼吸困难、反复发作的自发性气胸、顽固性乳糜胸和咯血等,并最终导致呼吸衰竭[6]。
评估LAM患者肺部受累严重程度的常用方法有动脉血气分析、肺功能及胸部高分辨率CT(high resolution computer tomography,HRCT)等[7]。血清血管内皮生长因子-D(vascular endothelial growth factor-D,VEGF-D)水平不仅是诊断LAM的生物标记物,也与LAM患者病情严重程度有关[8]。其中肺功能是最常用的评估方法[9]。LAM患者的肺功能通常表现为第一秒用力呼气量(forced expiratory volume in one second,FEV1)和肺弥散功能(diffusing capacity of the lungs for carbon monoxide,DLCO)的降低[10-11]。根据美国胸科协会和日本呼吸学会(American thoracic society/the Japanese Respiratory Society,ATS/JRS)2016年发布的LAM诊断和管理指南,对于第1秒用力肺活量占预计值百分比(percentage of predicted forced of expiratory volume in one second,FEV1%pred) < 70%的患者,强烈建议使用西罗莫司治疗[12]。然而,肺功能检测需要患者高度配合才能保证结果的可信性,且合并气胸及巨大肺大泡LAM患者禁止行使肺功能检测,合并大量乳糜胸的LAM患者肺功能检测结果可靠度低。胸部HRCT中特征性的双肺弥漫性薄壁囊性改变对于LAM的临床诊断具有重要意义[13]。CT检查是一种非侵入性操作,对患者的配合度要求较低。此前已有几项研究通过对CT影像结果进行定量分析,评估LAM病例中肺部囊泡样改变的程度及其与肺功能间的关系[9, 14]。但这些研究中大部分受试者招募自欧洲或者美国,目前没有相关研究进行亚洲LAM患者的定量CT分析。因此,本研究旨在对中国LAM患者的囊性变化程度进行量化,并将得到的囊泡评分与肺功能和血清VEGF-D水平进行比较,还构建了ROC曲线以探究预测肺损伤严重程度的囊泡评分阈值。
资料和方法研究对象 回顾性收集2012年至2019年间于复旦大学附属中山医院就诊的LAM患者,并排除了未在我院进行CT检查的患者。最终纳入19名S-LAM患者和2名TSC-LAM患者,均为女性。其中12例依据HRCT特征、血清VEGF-D水平和临床表现做出诊断[15]。排除肺气肿、朗格汉斯细胞增生症、结缔组织相关性肺间质改变等非LAM病变引起的肺囊性改变。9名患者患有肾或腹部血管平滑肌脂肪瘤或淋巴血管平滑肌瘤;5人合并气胸或乳糜胸,但评估时未有气胸发作;18例在诊断后接受了雷帕霉素治疗。本研究已通过复旦大学附属中山医院伦理委员会批准(编号:JS-1323),并取得患者知情同意。
研究方法 排除CT检查日期6个月内未行肺功能或VEGF-D水平检测的病例。在纳入的21例受试者中,有11例、6例、3例和1例分别进行了1次、2次、3次和4次CT检查,共36次CT扫描结果,每一张都有同时期(CT检查日期6个月内)的肺功能结果与之匹配。有17例受试者、共24次CT扫描有同时期检测的VEGF-D水平与之匹配。
CT检查 采用德国西门子公司SOMATOM Sensation系统进行CT扫描。扫描前对患者进行深吸气末屏气训练,于深吸气末从肺尖至肺底行全肺扫描。CT扫描的层距为5 mm,层厚为5 mm,共得到40~70个层面。
图像分析 完成CT扫描后得到DICOM格式的影像资料,将其导入医学影像量化诊断系统(FACT Medical Imaging System,1.2.0版,陕西神州德信医学成像技术有限公司),应用软件工作站中“肺部CT图像CAD分析-肺密度模块”自动将肺与其他组织分割开,同时完成左右肺及肺叶分割(若有分割偏差及时进行手动校正)[16]。软件自动计算肺密度在选定肺叶上的密度分布百分比和积分。将阈值低于-950HU的低密度衰减区定义为囊性区域,软件自动显示组织内囊性区域的量化参数[7]。本研究对5例CT的结果进行不少于2次的重复计算,同一CT影像的结果均一致,验证了该软件的准确性和重复性较好。
肺功能及VEGF-D 肺功能测试严格按照2005年美国胸科协会/欧洲呼吸学会指南进行,使用德国耶格高级肺功能仪(Jaeger MasterScreen IOS)。使用Quantikine系列的人VEGF-D免疫测定试剂盒(R & D Systems),通过酶ELISA法测量血清VEGF-D水平[17]。
统计学方法 使用SPSS 22.0软件进行统计分析。正态分布的变量用x±s描述,非正态分布的变量以中位数M±IQR,分类变量以[n(%)]描述。计算囊泡评分与肺功能和VEGF-D水平之间的皮尔逊相关系数,分析其相关性。ROC曲线用于选择最高的灵敏度和特异性的最佳阈值。P < 0.05为差异有统计学意义。
结果一般情况 本研究纳入了21名LAM患者。症状首发的平均年龄为(38.1±10.2)岁,平均诊断年龄为(44.1±6.6)岁。2例(9.5%)为TSC-LAM,9例(42.86%)患者合并肾血管平滑肌脂肪瘤或腹膜后淋巴管肌瘤,1例(4.8%)有气胸史,4例(19%)有乳糜胸史。均无吸烟史。18(85.7%)例患者接受西罗莫司治疗。
囊泡评分 图 1为1例LAM患者的肺密度在左右肺叶即全肺的分布百分比和积分。对其CT影像进行处理后得到的囊泡评分为22.96%,由软件自动导出结果(图 2,表 1)。这一数值在图 1的密度分布百分比积分图中也能体现。与肺功能匹配的CT图像中,囊泡占比为18.13%±11.17%,与VEGF-D匹配的CT图像中,囊泡占比为19.66%±12.26%。
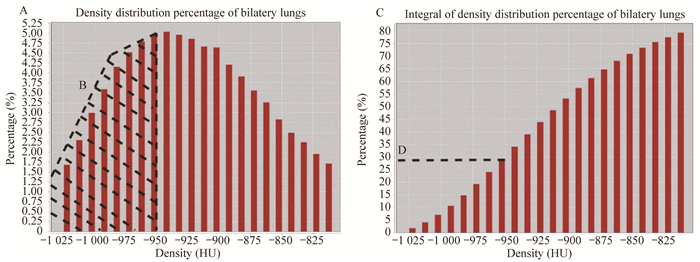
|
| A: Histogram of the density distribution percentage of the lungs; B: Ratio of cystic area (low-density area with a threshold lower than-950 HU) in the lungs is estimated from the area of the histogram on the left of-950 HU; C: Histogram obtained by integrating the percentage of the density distribution of the lungs; D: Ratio of the cystic area in the lungs is estimated from the ordinate corresponding to the-950 HU column. 图 1 LAM患者的肺密度在全肺的分布百分比和积分 Fig 1 Percentage and integral of lung density distribution in bilateral lungs of patients with LAM |
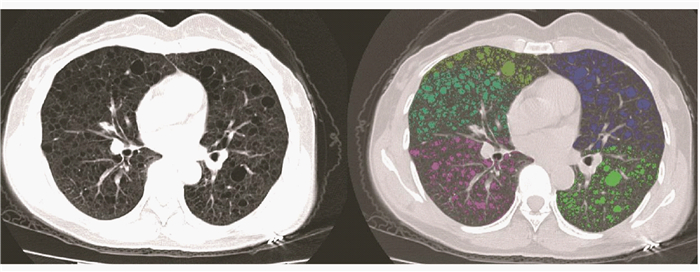
|
| The percentage of the total lung area colored with an attenuation < -950 HU (depicted) is 22.96%. 图 2 原CT图像(左)与肺段分割后的伪彩图(右) Fig 2 CT image (left) and pseudo-color image (right) with data segmentation |
| < -950 HU | Volume(cc) | Cyst(cc) | Average density(HU) |
| Whole lung | 4 383.37 | 1006.22(22.96%) | -830.70 |
| Right lung | 2 366.93 | 553.44(23.38%) | -834.67 |
| Left lung | 2 016.43 | 452.78(22.45%) | -826.04 |
| Right upper lobe | 866.84 | 181.81(20.97%) | -839.85 |
| Right middle lobe | 381.41 | 135.67(35.57%) | -870.68 |
| Right lower lobe | 1 118.65 | 235.96(21.09%) | -818.39 |
| Left upper lobe | 1 072.85 | 256.60(23.92%) | -839.42 |
| Left lower lobe | 943.58 | 196.17(20.79%) | -810.82 |
肺功能和VEGF-D水平 FEV1%pred和DLCO/VA%pred的平均值分别为70.37%±18.14%和61.10%±26.67%。血清VEGF-D水平中位数为1 077(727~1 777)pg/mL。
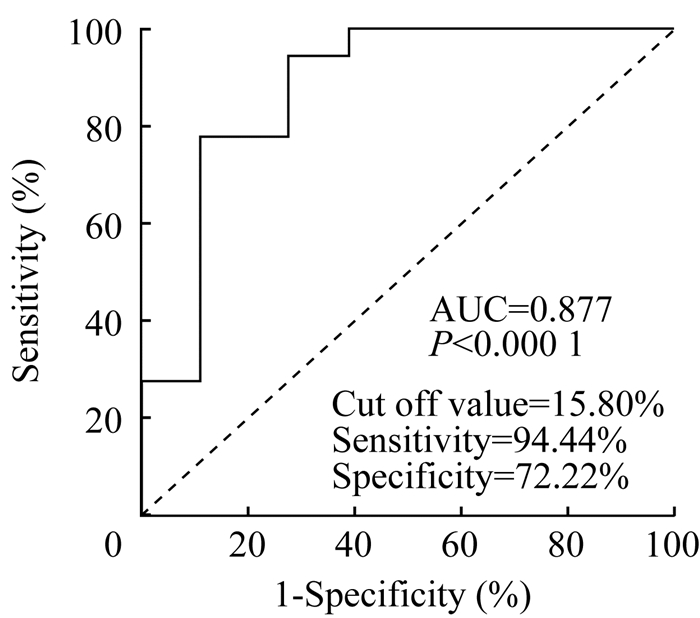
囊泡评分与其他变量的关系 囊泡评分与FEV1%pred(r=-0.716,P < 0.000 1)和DLCO/VA%pred(r=-0.821,P < 0.000 1)呈显著相关(图 3),与血清VEGF-D水平无明显相关关系(r=-0.143,P=0.506)(图 4)。图 5为计算并绘制得到的ROC曲线,FEV1%pred < 70%被定义为肺功能受损(状态变量=1)。当囊泡评分为15.80%时,灵敏度为94.44%,特异性为72.22%,约登指数最高(0.667)。
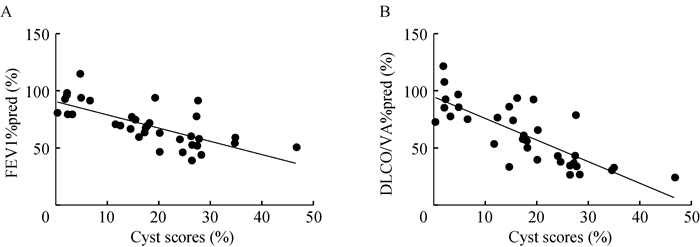
|
| Cyst scores are significantly correlated with FEV1%pred and DLCO/VA%pred (n=36). 图 3 囊泡评分与FEV1%pred和DLCO/VA%pred的相关关系 Fig 3 Correlation between cyst scores and FEV1%pred (A) and DLCO/VA%pred (B) |
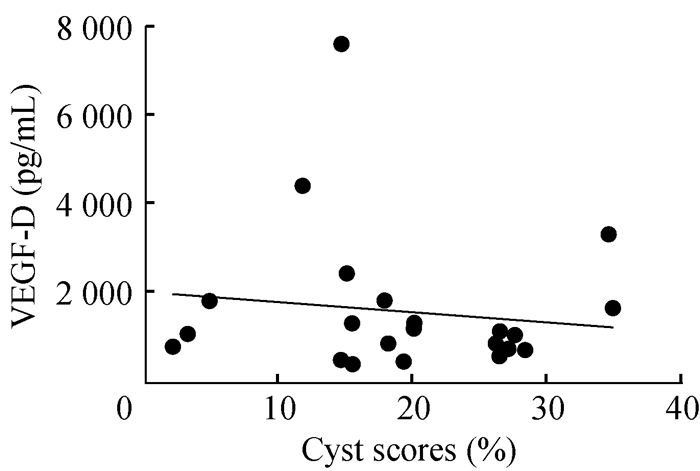
|
| Cyst scores have no obvious correlation with VEGF-D (n=24). 图 4 囊泡评分与VEGF-D的相关关系 Fig 4 The correlation between cyst scores and VEGF-D |
|
| FEV1%pred < 70% was defined as impaired lung function (state variable=1).The area under the ROC is 0.877±0.061 (95%CI: 0.758-0.995).The max Youden index is 0.667 when the cyst score is 15.80% with a sensitivity of 94.44% and a specificity of 72.22%. 图 5 囊泡评分评估肺功能受损的的ROC曲线 Fig 5 ROC curve of cyst scores in evaluating the lung damage |
本研究关注了LAM病例中肺部囊性损害的程度,并探究了囊泡评分与肺功能和血清VEGF-D水平之间的相关性。本研究发现:(1)肺部囊性损害程度与FEV1%pred和DLCO/VA%pred呈负相关关系;(2)LAM患者的VEGF-D水平与肺部囊性损害之间无明显相关关系;(3)囊泡评分可能是肺部囊性损伤程度的新指标,囊泡评分15.8%可能是协助判断是否开启西罗莫司治疗的阈值。
此前的研究表明,CT影像的定量分析可能协助评估LAM患者的疾病严重程度[18]。我们的研究测试并验证了囊泡评分与肺功能FEV1%pred和DLCO/VA%pred之间具有很好的相关性,这与其他研究的结果相似[7]。在LAM患者的随访中,HRCT检查非常重要,可直接显示出肺部囊泡的破坏情况,但直观下影像显示的进展往往很难判断。通过对CT扫描结果的定量分析,可以更好地识别和量化肺部囊泡的变化。因此,定量的CT分析可能有评估LAM患者的肺功能和肺损伤程度的潜力。由于研究前期,电子病历系统中的患者并非全部进行薄层扫描,而大部分接受了普通CT扫描,所以我们在研究中采用了普通CT扫描的参数。虽然这是我们研究的不足之处,但我们使用普通CT扫描来计算囊泡评分时,得到结果显示该评分与肺功能密切相关。虽然普通CT扫描对观察囊泡的细微结构有一定影响,但进行功能评估还是可行的。
除了计算囊泡评分来评估肺损伤程度,还有研究者应用基于肺纹理的影像学技术对囊泡外周的肺实质进行研究。Yao等[9]通过对LAM病例肺CT中囊泡及其周围肺纹理的研究,发现气肿样改变也存在于囊泡周围,并在病理切片中证实了这一特征[9]。肺纹理的改变在囊泡周围与正常肺实质之间的差异有统计学意义。在此基础上研究了使用西罗莫司对肺纹理和囊泡评分的影响:使用西罗莫司后,部分肺纹理类型的变化明显趋于稳定,且用药前后部分纹理类型的量化指数都与囊泡评分、FEV1%pred和DLCO/VA%pred显著相关[19]。这种基于肺纹理的技术有评估LAM的病情严重程度和对药物反应的潜力,较囊泡评分更为精细,并且关注到囊泡以外的肺组织,将潜在的病变纳入分析。但肺纹理种类多,且存在个体差异,临床实际运用时囊泡评分更为直观和方便。
本研究使用的技术也被用于评估其他类型的肺囊性病变,以慢性阻塞性肺病(chronic obstructive pulmonary disease,COPD)最为常见。有研究者通过定量CT技术对不同分型的COPD病例进行评估,发现GOLD分级后肺气肿型和支气管炎型的各级患者中,-950 HU低密度衰减区(low-at-tenuation area,LAA)占两肺体积百分比(%LAA)与FEV1/FVC紧密相关,但与FEV1%pred不相关,这提示%LAA-950可能不能完全反映COPD患者的气流受限程度[20]。另一项研究发现,深呼气末的CT影像以-910 HU作为阈值时,计算得到的%LAA与肺功能指标有良好的相关性,并能评估COPD的病情严重程度[21]。
随着人工智能技术的迅速发展,计算机越来越多地参与到临床各项研究中。由于HRCT是LAM诊断的重要检查手段,研究计算机对CT影像定量分析具有重要临床意义。随着技术迭代,影像分析趋于精细化,对CT影像层数和清晰度的要求更高。关于肺部囊性区域的密度值,目前没有公认的阈值,这也是推广该技术的阻碍之一。
本研究评估了囊泡评分协助制订治疗方案的可能性。西罗莫司是目前被FDA批准的治疗LAM的一线用药,我国也有专家共识详细指导西罗莫司的使用[15, 22]。ATS/JRS发布的指南强烈建议FEV1%pred < 70%的LAM患者使用西罗莫司治疗[12]。从本研究收集的病例资料发现,当囊泡评分 > 15.80%时约登指数最高,预测FEV1%pre < 70%的敏感性和特异性分别为94.44%和72.22%。因此,囊泡评分 > 15.80%时肺功能已经降低。对于有复发性气胸风险的LAM患者,肺功能检查受到限制,而囊泡评分有助于评估肺损伤程度并决定患者是否应接受西罗莫司治疗。但是,本研究样本量较小,约登指数仅为0.667,因此,仍需要质量更高的研究证据。
本研究发现血清VEGF-D水平与囊泡评分之间无明显相关性。尽管这可能是由于样本量大小所致,但也在一定程度上显示这种重要的诊断指标并不适合评估LAM病例肺部囊性损害程度。之前的研究也尚未证明血清VEGF-D水平与肺功能参数FEV1%pred和DLCO/VA%pred之间的相关性[8, 23-24]。LAM患者中,伴有淋巴系统受累的病例VEGF-D水平升高更明显[8, 23]。本研究中,合并有乳糜胸/腹或淋巴管平滑肌瘤的患者仅7例(33.3%)。这可能是囊泡评分与VEGF-D水平相关性不显著的原因。然而,半定量CT分析认为,肺部囊性损害较大的患者伴有更高的血清VEGF-D水平[25]。因此,仍然需要进一步研究血清VEGF-D水平在评估LAM病情方面的作用。
本研究存在局限性是:小样本量和回顾性的研究方法降低了结果的可信度。尽管我们发现囊泡评分与肺功能参数之间存在显著相关性,但并未将囊泡评分与其他评估肺功能和活动耐力的常用方法(例如血气分析,六分钟步行试验和圣乔治呼吸问卷等)进行比较。另一个局限性在于,我们用于重建肺组织的影像资料由普通CT扫描,更理想的数据应来源于具有200多层面的薄层CT扫描。
在本研究中,我们发现定量CT分析得到的肺部囊泡评分与FEV1%pred和DLCO/VA%pred显著相关,与血清VEGF-D水平无明显相关性。囊泡评分 > 15.80%时提示肺功能损害明显,建议患者接受西罗莫司治疗。本研究还需要扩大样本以验证结果。
作者贡献声明 宋惜夕,王坚 数据分析,论文撰写和修订。蔡慧,杨琤瑜,墨玉清,朱梦婵,朱桂萍 文献查阅和整理,统计分析。叶伶,金美玲 论文构思和指导。
利益冲突声明 所有作者均声明不存在利益冲突。
| [1] |
WU LM, EKLADIOUS A. Lymphangioleiomyomatosis: diagnostic imaging in an uncommon post-menopausal presentation[J]. Intern Med J, 2019, 49(4): 549-550.
[DOI]
|
| [2] |
MOIR LM. Lymphangioleiomyomatosis: current unders-tanding and potential treatments[J]. Pharmacol Ther, 2016, 158: 114-124.
[DOI]
|
| [3] |
TAVEIRA-DASILVA AM, STEAGALL WK, MOSS J. Lymphangioleiomyomatosis[J]. Atlas Genet Cytogenet Oncol Haematol, 2009, 13(10): 751.
|
| [4] |
KRYMSKAYA VP, MCCORMACK FX. Lymphangio-leiomyomatosis: a monogenic model of malignancy[J]. Annu Rev Med, 2017, 68: 69-83.
[DOI]
|
| [5] |
JOHNSON SR, TAVEIRA-DASILVA AM, MOSS J. Lymphangioleiomyomatosis[J]. Clin Chest Med, 2016, 37(3): 389-403.
[DOI]
|
| [6] |
XU KF, XU W, LIU S, et al. Lymphangioleiomyomatosis[J]. Semin Respir Crit Care Med, 2020, 41(2): 256-268.
[DOI]
|
| [7] |
BALDI BG, ARAUJO MS, FREITAS CS, et al. Evaluation of the extent of pulmonary cysts and their association with functional variables and serum markers in lymphangioleiomyomatosis (LAM)[J]. Lung, 2014, 192(6): 967-974.
[DOI]
|
| [8] |
TAVEIRA-DASILVA AM, JONES AM, JULIEN-WILLIAMS P, et al. Long-term effect of sirolimus on serum vascular endothelial growth factor D levels in patients with lymphangioleiomyomatosis[J]. Chest, 2018, 153(1): 124-132.
[DOI]
|
| [9] |
YAO J, TAVEIRA-DASILVA AM, COLBY TV, et al. CT grading of lung disease in lymphangioleiomyomatosis[J]. AJR Am J Roentgenol, 2012, 199(4): 787-793.
[DOI]
|
| [10] |
RYU JH, MOSS J, BECK GJ, et al. The NHLBI Lymphangioleiomyomatosis registry characteristics of 230 patients at enrollment[J]. Am J Respir Crit Care Med, 2006, 173(1): 105-111.
[DOI]
|
| [11] |
TAVEIRA-DASILVA AM, HEDIN C, STYLIANOU MP, et al. Reversible airflow obstruction, proliferation of abnormal smooth muscle cells, and impairment of gas exchange as predictors of outcome in lymphangioleiomyomatosis[J]. Am J Respir Crit Care Med, 2001, 164(6): 1072-1076.
[DOI]
|
| [12] |
MCCORMACK FX, GUPTA N, FINLAY GR, et al. Official American Thoracic Society/Japanese Respiratory Society Clinical Practice Guidelines: lymphangioleiomyo-matosis diagnosis and management[J]. Am J Respir Crit Care Med, 2016, 194(6): 748-761.
[DOI]
|
| [13] |
叶伶, 金美玲, 白春学. 120例肺淋巴管平滑肌瘤病临床分析[J]. 临床内科杂志, 2010, 27(12): 812-814. [CNKI]
|
| [14] |
SCHMITHORST VJ, ALTES TA, YOUNG LR, et al. Automated algorithm for quantifying the extent of cystic change on volumetric chest CT: initial results in lymphangioleiomyomatosis[J]. AJR Am J Roentgenol, 2009, 192(4): 1037-1044.
[DOI]
|
| [15] |
GUPTA N, FINLAY GA, KOTLOFF RM, et al. Lymphangioleiomyomatosis diagnosis and management: high-resolution chest computed tomography, transbronchial lung biopsy, and pleural disease management.An Official American Thoracic Society/Japanese Respiratory Society Clinical Practice Guideline[J]. Am J Respir Crit Care Med, 2017, 196(10): 1337-1348.
[DOI]
|
| [16] |
陶慧敏. 数字肺三维成像技术在早期慢阻肺筛选中的价值研究[D]. 安徽医科大学, 2019.
|
| [17] |
MILLER MR. Standardisation of spirometry[J]. Eur Respir J, 2005, 26(2): 319-338.
[DOI]
|
| [18] |
AVILA NA, KELLY JA, DWYER AJ, et al. Lymphangioleiomyomatosis: correlation of qualitative and quantitative thin-section CT with pulmonary function tests and assessment of dependence on pleurodesis[J]. Radiology, 2002, 223(1): 189-197.
[DOI]
|
| [19] |
GOPALAKRISHNAN V, YAO J, STEAGALL WK, et al. Use of CT imaging to quantify progression and response to treatment in lymphangioleiomyomatosis[J]. Chest, 2019, 155(5): 962-971.
[DOI]
|
| [20] |
李艳, 高俊刚, 郭佑民, 等. CT定量技术在慢性阻塞性肺疾病不同临床表型患者中的应用价值[J]. 临床放射学杂志, 2020, 359(6): 60-64. [CNKI]
|
| [21] |
黄晓旗, 闫苗苗, 王雷, 等. 基于呼气相不同阈值分析慢性阻塞性肺疾病严重程度与肺功能的相关性[J]. 中国医学影像技术, 2020, 36(3): 350-355. [CNKI]
|
| [22] |
中华医学会呼吸病学分会间质性肺疾病学组, 淋巴管肌瘤病共识专家组, 中国医学科学院罕见病研究中心, 等. 西罗莫司治疗淋巴管肌瘤病专家共识(2018)[J]. 中华结核和呼吸杂志, 2019, 42(2): 92-97. [DOI]
|
| [23] |
GLASGOW CG, AVILA NA, LIN JP, et al. Serum vascular endothelial growth factor-D levels in patients with lymphangioleiomyomatosis reflect lymphatic involvement[J]. Chest, 2009, 135(5): 1293-1300.
[DOI]
|
| [24] |
YOUNG LR, VANDYKE R, GULLEMAN PM, et al. Serum vascular endothelial growth factor-D prospectively distinguishes lymphangioleiomyomatosis from other diseases[J]. Chest, 2010, 138(3): 674-681.
[DOI]
|
| [25] |
XU KF, ZHANG P, TIAN X, et al. The role of vascular endothelial growth factor-D in diagnosis of lymphangioleiomyomatosis (LAM)[J]. Respir Med, 2013, 107(2): 263-268.
[DOI]
|
 2021, Vol. 48
2021, Vol. 48


