截至2021年3月4日,世界卫生组织(WHO)报告新型冠状病毒肺炎(COVID-19)累计感染超过1.14亿人,其中已造成255万余人死亡[1]。阻断这次大流行的关键就在于尽早进行疫苗接种,在人群中形成群体免疫,最大限度减少COVID-19带来的生命损失与经济损失。目前全球约有250种COVID-19疫苗正在研发中,有70余种进入到临床试验阶段[2],3款疫苗经WHO认证推荐作为现阶段紧急使用[3]。在国内,已有3款新冠病毒灭活疫苗[4-6]及1款腺病毒载体疫苗[7]附条件上市,高风险人群、重点人群的紧急接种工作正在进行,未来将陆续推广至高危人群,再到全人群。
COVID-19疫苗对大流行的作用受到诸多因素影响,如疫苗上市所用时长、疫苗有效性、疫苗接种人数等。若要达到群体免疫,具有免疫力的人口比例至少要达到60%[8]。若大部分人不愿意接种疫苗,达不到应有的疫苗覆盖率,则无法通过接种疫苗这一经济便捷的方式达到群体免疫的效果。因此,研究公众疫苗选择偏好和接种意愿及其影响因素对实施群体免疫有重要意义。
本研究采用离散选择实验,设定性质各异的疫苗,通过疫苗间的选择定量地了解中国公众对COVID-19疫苗的偏好并评估接种意愿的影响因素。尽管国内已有采用该研究方法对COVID-19疫苗开展的同类研究,但均在国产疫苗上市之前,国人缺乏疫苗信息的实际比较。本研究不仅将个体特征纳入模型进行控制,还进行多种模型比较,同时将支付意愿与疫苗选择概率变化均纳入分析,为实现广泛的疫苗接受、遏制COVID-19的传播提供更具量化的信息。
资料和方法资料来源 本研究为横断面研究,采用滚雪球抽样的方法于2021年1月5日—2021年1月12日通过问卷星平台进行信息收集,调查对象为全国范围内18岁及以上人群。共有1 241人参与调查,有效问卷1 066份。本研究获得复旦大学公共卫生学院伦理委员会的批准(批准号为IRB#2021-01-0869)。
研究方法 为了评估公众对COVID-19的疫苗偏好与接种意愿,采用了离散选择实验[9-10]方法,该方法在疫苗偏好的相关研究中已得到广泛应用[11-13]。
属性及水平的设定 考虑疫苗犹豫的相关因素[14],结合以往的研究[11-13, 15]确定了5项疫苗属性,分别为疫苗有效率、不良反应、有效保护期、接种方便程度与疫苗的自付费用。其中疫苗的自付费用作为定量变量进行分析,每200元为一个变化单位,其他均作为定性变量。由不同水平的属性相互组合,可得到4²×3³=432种不同性质的疫苗。
选择集的构建 为使调查方便可行,本研究采用D-高效设计,利用离散选择实验设计软件Ngene生成16个选择集,共32个选项,其中26个选项不重复,有3个选项各重复1次(32=26+3×2)。疫苗的属性设定及水平均衡见表 1。
| Attribute | Level | Number of appearances | Percentage (%) |
| Efficacy(%) | 50 | 8 | 25.00 |
| 65 | 8 | 25.00 | |
| 80 | 8 | 25.00 | |
| 95 | 8 | 25.00 | |
| Risk of side effects | High | 12 | 37.50 |
| Moderate | 10 | 31.25 | |
| Low | 10 | 31.25 | |
| Duration(y) | 0.5 | 12 | 37.50 |
| 1 | 11 | 34.38 | |
| 5 | 9 | 28.13 | |
| Vaccination convenience | Inconvenient | 13 | 40.63 |
| Moderate | 10 | 31.25 | |
| Convenient | 9 | 28.13 | |
| Out-of-pocket cost(Yuan) | 600 | 8 | 25.00 |
| 400 | 8 | 25.00 | |
| 200 | 8 | 25.00 | |
| 0 | 8 | 25.00 |
每位受调查者面对的16个选择集顺序相同,在每个选择集中要做出两个阶段回答。第一步是从假定的两种疫苗中选出自己更偏好的,第二步是对选中的疫苗作出接种意愿的回答。接种意愿包含“愿意接种”、“暂缓接种”和“不愿接种”,见图 1。
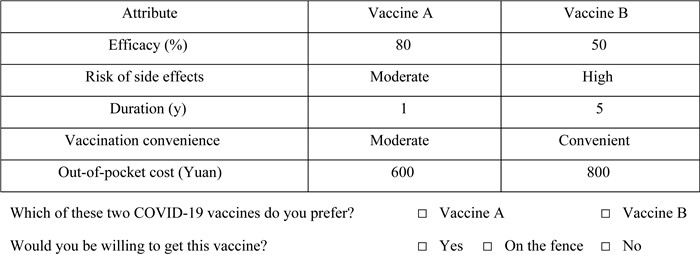
|
| 图 1 选择集示例 Fig 1 Example of a choice set |
调查方法 在问卷星中创建电子问卷,其中选择集由Ngene软件生成后以图片形式插入。研究团队将电子问卷的网页链接或二维码转发至微信群、朋友圈等,再由好友间相互转发,实现线上的问卷发放。若受调查者问卷完成情况通过质量控制,且符合微信实名认证则可获得现金红包,每位微信实名用户仅可作答一次。
调查内容 除了16个选择集的偏好选择及接种意愿外,调查内容还包括人口学信息:性别、年龄、民族、居住地、文化程度、收入水平,以及调查对象的自评健康状况、患病情况等信息。
样本量 根据样本量的拇指法则N≥500c/(t×a)[16],最小样本量为63,为满足亚组分析的要求,将目标样本量提高至1 000(c为水平数的最大值,t为每份问卷中选择集的数量,a为选择集中的选项数)。
质量控制 为保证调查质量,在线问卷含有2道纠错题,一题为常识题,设置于问卷中部,另一题为简单的数学计算题,置于问卷末,任意一题回答错误则不纳入统计。另外,作答时间若短于170秒,亦或16个选择集所选择的疫苗序号全部一致,同样作为无效问卷被排除。
统计学处理 将离散选择实验中两个阶段的回答视为独立的变量分别进行分析。在第一阶段中,将调查对象的偏好性选择转换为对32个疫苗选择的“是”与“否”,作为因变量,自变量只纳入疫苗属性,建立条件Logit回归模型作为模型1,控制了个人属性的面板混合Logit模型作为模型2,个体特征包括人口学信息、自评健康状况以及患病情况。在第二阶段中,将接种意愿中“暂缓接种”的回答合并至“不愿接种”,即接种意愿转换为二分类的因变量,建立只纳入疫苗属性作为自变量的随机效应模型作为模型3,控制了个体特征的随机效应模型作为模型4。模型中的回归系数表示特定属性的水平每改变一个单位,疫苗所具备的效用变化量。
为直观地评估公众对疫苗各属性的偏好,基于模型2计算支付意愿,支付意愿衡量的是疫苗各属性的货币价值。公式为:
| $ WT{P_x} = - \frac{{{\beta _x}}}{{{\beta _{费用}}}} \times 200 $ |
为获得特定水平下的x属性,个人愿意支付的费用为WTPx元,为模型2中x属性的回归系数,为个人所要支付费用的回归系数,回归方程中费用以200元为一个变化单位。
在备选疫苗不同的情况下,选择偏好也有所不同。以50%的疫苗有效率、高不良反应、半年有效保护期、不方便接种以及疫苗自付费用为600元为基准,基于模型2计算了单一属性改变水平后,公众选择疫苗的变化情况。选择疫苗i而不是疫苗j的概率公式为:
| $ {P_i} = \frac{{{e^{\beta \times {x_i}}}}}{{{e^{\beta \times {x_i}}} + {e^{\beta \times {x_j}}}}} $ |
其中x是疫苗属性。如疫苗自付费用从600元降低至400元,选择概率的变化为:
| $ {P_{400元}} - {P_{600元}} = \frac{{{e^{{\beta _{费用}} \times 1}}}}{{{e^{{\beta _{费用}} \times 1}} + {e^{{\beta _{费用}} \times 0}}}} - \frac{{{e^{{\beta _{费用}} \times 0}}}}{{{e^{{\beta _{费用}} \times 1}} + {e^{{\beta _{费用}} \times 0}}}} $ |
本研究以P < 0.05为差异有统计学意义。统计分析使用Stata13.0,绘图使用GraphPad Prism 9。
结果基本情况 除台湾、澳门外,调查覆盖全国32个省/直辖市/自治区/特别行政区(居住在香港2人、海外5人),其中上海占29.46%,江苏、宁夏各占7.32%,其余各省份均在5.00%以下。调查对象年龄为18~69岁,主要为25~34岁的青年人群(40.71%),大部分为女性(65.48%),汉族(90.99%),非在婚者(62.20%),居住在城市(87.52%),本科学历(56.75%),在职(55.44%),月收入低于3 000元(42.78%),健康状况很好(36.49%),未患慢性疾病(72.61%)(表 2)。
| Characteristic | n | Percentage(%) |
| Age(y) | ||
| 18-24 | 348 | 32.65 |
| 25-34 | 434 | 40.71 |
| 35-44 | 183 | 17.17 |
| ≥45 | 101 | 9.47 |
| Gender | ||
| Mele | 368 | 34.52 |
| Female | 698 | 65.48 |
| Ethnic group | ||
| Han | 970 | 90.99 |
| Minority | 96 | 9.01 |
| Marital status | ||
| Unmarried | 663 | 62.20 |
| Married | 403 | 37.80 |
| Region | ||
| Urban | 933 | 87.52 |
| Town | 75 | 7.04 |
| Rural | 58 | 5.44 |
| Educational level | ||
| Senior or below | 92 | 8.63 |
| College | 605 | 56.75 |
| Master or above | 369 | 34.62 |
| Occupation | ||
| Retired or unemployment | 59 | 5.53 |
| Occupations | 591 | 55.44 |
| Students | 416 | 39.02 |
| Monthly income(Yuan) | ||
| < 3 000 | 456 | 42.78 |
| 3 000-5 999 | 244 | 22.89 |
| 6 000-9 999 | 205 | 19.23 |
| ≥10 000 | 161 | 15.10 |
| Health status | ||
| Excellent | 168 | 15.76 |
| Very good | 389 | 36.49 |
| Good | 329 | 30.86 |
| Fair or poor | 180 | 16.89 |
| Multimorbidity | ||
| 0 | 774 | 72.61 |
| 1 | 210 | 19.70 |
| ≥2 | 82 | 7.69 |
| Total | 1 066 | 100.00 |
COVID-19疫苗选择偏好分析 疫苗属性对选择偏好的回归分析见表 3,模型1纳入的5个疫苗属性对疫苗选择的影响均有统计学意义,其中有效率为65%的这一水平影响无统计学意义。模型1中所有回归系数均为正值,代表在参照水平基础上,各属性水平的提升使疫苗的效用随之增加,公众更有可能选择这种疫苗,即获得正向的偏好。低不良反应对疫苗选择的影响最大(β=1.93,P < 0.001),其次是95%的有效率(β=1.76,P < 0.001),有效保护期与接种方便程度对疫苗选择也有影响,但影响程度不及不良反应与有效率,而疫苗自付费用的影响程度最低(β=0.14,P < 0.001)。在控制了个体特征等因素后,模型2的结果与模型1保持一致,除自付费用这一属性的回归系数保持不变外,其他属性的回归系数均稍有增大。
| Attribute | Model 1a | Model 2b | |||||||
| β | 95%CI | P | β | 95%CI | P | ||||
| Efficacy(%) | |||||||||
| 50(reference) | |||||||||
| 65 | 0.11 | -0.05 | 0.27 | 0.170 | 0.11 | -0.05 | 0.27 | 0.170 | |
| 80 | 1.18 | 1.02 | 1.34 | < 0.001 | 1.18 | 1.02 | 1.34 | < 0.001 | |
| 95 | 1.76 | 1.65 | 1.87 | < 0.001 | 1.76 | 1.66 | 1.87 | < 0.001 | |
| Risk of side effects | |||||||||
| High(reference) | |||||||||
| Moderate | 1.47 | 1.36 | 1.58 | < 0.001 | 1.47 | 1.36 | 1.58 | < 0.001 | |
| Low | 1.92 | 1.80 | 2.05 | < 0.001 | 1.93 | 1.80 | 2.05 | < 0.001 | |
| Duration(y) | |||||||||
| 0.5(reference) | |||||||||
| 1 | 0.24 | 0.13 | 0.36 | < 0.001 | 0.24 | 0.13 | 0.36 | < 0.001 | |
| 5 | 0.59 | 0.51 | 0.66 | < 0.001 | 0.59 | 0.51 | 0.66 | < 0.001 | |
| Vaccination convenience | |||||||||
| Inconvenient(reference) | |||||||||
| Moderate | 0.48 | 0.35 | 0.61 | < 0.001 | 0.49 | 0.35 | 0.62 | < 0.001 | |
| Convenient | 0.53 | 0.43 | 0.64 | < 0.001 | 0.53 | 0.43 | 0.64 | < 0.001 | |
| Out-of-pocket cost(Yuan) | 0.14 | 0.09 | 0.19 | < 0.001 | 0.14 | 0.09 | 0.19 | < 0.001 | |
| a Model 1 was a conditional Logit model with only 5 vaccine attributes included;b Model 2 was a panel-data mixed Logit choice model,including 5 vaccine attributes,adjusted for age,gender,ethnics,marital status,region,education levels,occupation,monthly income,health status and multimorbidity.Respondents=1 066,Observations=34 112. | |||||||||
COVID-19疫苗接种意愿分析 疫苗属性对接种意愿影响的回归分析结果见表 4,在未控制个体特征时(模型3),各疫苗属性与其参照水平比较的回归系数为正值(方便程度为一般时除外),即公众愿意接种的可能性将随水平的提升而增加。影响最大的为低不良反应(β=1.59,P < 0.001),其次为95%的有效率(β=1.57,P < 0.001),而80%的有效率(β=1.48,P < 0.001)比中等不良反应(β=0.45,P=0.002)的影响程度更大。接种的方便程度对接种意愿影响较小,仅在方便接种(β=0.34,P=0.001)时,公众才更愿意接种COVID-19疫苗,方便程度为一般时对疫苗接种意愿的影响无统计学意义。自付费用(β=0.09,P=0.009)的影响程度是最小的。模型4在调整了个体特征后,结果与模型3相似。
| Attribute | Model 3a | Model 4b | |||||||
| β | 95%CI | P | β | 95%CI | P | ||||
| Efficacy (%) | |||||||||
| 50 (reference) | |||||||||
| 65 | 0.23 | -0.03 | 0.48 | 0.080 | 0.23 | -0.03 | 0.48 | 0.081 | |
| 80 | 1.48 | 1.23 | 1.74 | <0.001 | 1.49 | 1.23 | 1.74 | <0.001 | |
| 95 | 1.57 | 1.29 | 1.85 | <0.001 | 1.58 | 1.30 | 1.86 | <0.001 | |
| Risk of side effects | |||||||||
| High (reference) | |||||||||
| Moderate | 0.45 | 0.17 | 0.73 | 0.002 | 0.47 | 0.18 | 0.75 | 0.001 | |
| Low | 1.59 | 1.33 | 1.85 | <0.001 | 1.61 | 1.35 | 1.87 | <0.001 | |
| Duration (y) | |||||||||
| 0.5 (reference) | |||||||||
| 1 | 0.57 | 0.41 | 0.73 | <0.001 | 0.58 | 0.41 | 0.74 | <0.001 | |
| 5 | 0.71 | 0.54 | 0.88 | <0.001 | 0.72 | 0.55 | 0.89 | <0.001 | |
| Vaccination convenience | |||||||||
| Inconvenient (reference) | |||||||||
| Moderate | -0.14 | -0.31 | 0.03 | 0.117 | -0.13 | -0.30 | 0.04 | 0.123 | |
| Convenient | 0.34 | 0.14 | 0.54 | 0.001 | 0.35 | 0.15 | 0.55 | 0.001 | |
| Out-of-pocket cost (Yuan) | 0.09 | 0.02 | 0.15 | 0.009 | 0.09 | 0.02 | 0.15 | 0.010 | |
| a Model 3 was a random-effects Logit model with only 5 vaccine attributes included;b Based on Model 3,Model 4 adjusted age,gender,ethnic group,marital status,region,educational level,occupation,monthly income,health status and multimorbidity.Respondents=1 066,Observations=34 112. | |||||||||
各个疫苗属性的货币评价 图 2为根据模型2的回归结果估计的各水平下疫苗属性的货币价值。将各属性的货币价值排序,发现公众最在意的是低不良反应。相比高不良反应的疫苗,公众愿意多支付2 763.61元获得一款低不良反应的疫苗,或多支付2 111.14元获得一款中等不良反应的疫苗。其次在意的是疫苗有效率,公众愿意多支付2 530.74元或1 695.44元,将有效率为50%的疫苗换成有效率为95%或有效率为80%的疫苗,但若有效率仅仅提升至65%,公众愿意多支付的金额差异无统计学意义。为获得有效保护期更长、接种更方便的疫苗,公众都愿意花费更多的金额,但其货币价值不及前两者。
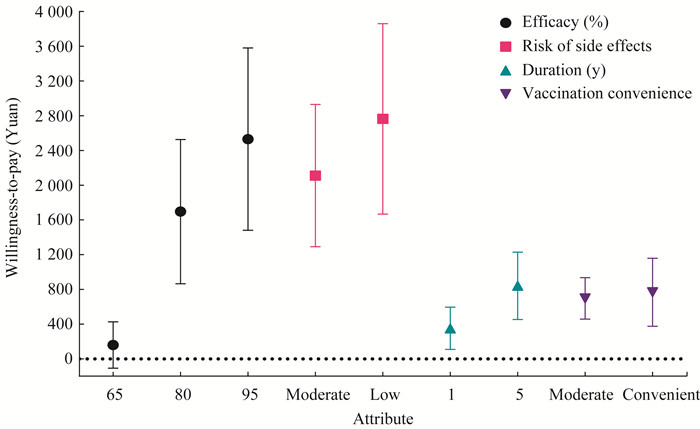
|
| 图 2 COVID-19疫苗属性的支付意愿 Fig 2 Willingness-to-pay estimates for COVID-19 vaccine attributes |
疫苗选择的变化情况 随着疫苗属性的变化,疫苗被选择的概率也有所不同,引起选择率改变最大的是不良反应。在两种假设疫苗间选择时,若其他条件不变,相比高不良反应的疫苗,公众选择低不良反应和中等不良反应的疫苗可能性分别增加74.57%和62.66%。当疫苗有效率由50%提升至95%和80%时,公众对疫苗的选择率分别提高70.74%和53.05%。而疫苗有效率由50%提升至65%,公众选择率的变化无统计学意义。而其他属性发生变化时,选择率的改变均不超过30.00%。如图 3所示,疫苗不良反应与有效率最受重视。
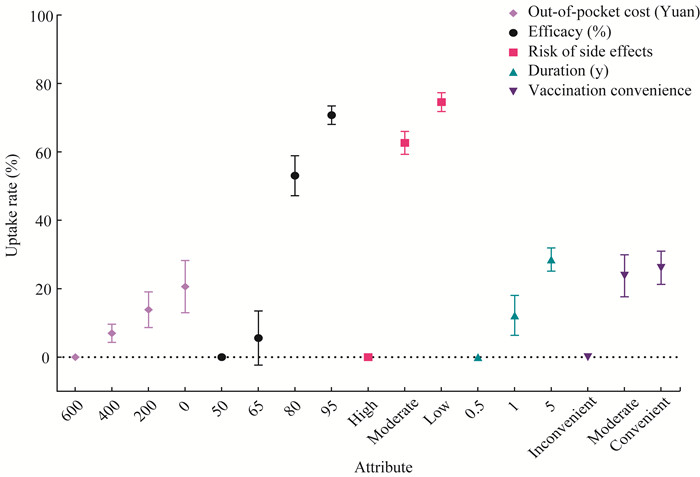
|
| 图 3 疫苗选择概率的变化 Fig 3 Changes in probability of choosing vaccine |
在选择偏好的相关研究中,人口学因素的影响表现各异。对于性别这一因素,多项研究[17-20]表现为男性比女性更易接受疫苗。对于婚姻状况这一因素,在沙特阿拉伯[21]的调查结果为在婚者比非在婚者更易接受疫苗。另外,沙特阿拉伯[21]和美国[19]的研究还发现年龄较大、文化程度较高者对疫苗的接受比例更高。因此在研究疫苗属性对选择偏好的影响时,有必要控制个体特征。
本研究通过覆盖中国大陆地区的样本调查发现,在控制个体特征后,5个疫苗属性对疫苗的选择偏好均有影响,其中疫苗有效率与不良反应表现更为突出。在选择疫苗时,有效率更高(80%及以上)、不良反应更低(一般或低不良反应)、有效期更长(1年及以上)、接种更方便(一般或方便)与费用更低廉的疫苗会更受青睐。国内一项在6个省开展的研究与本研究结果一致[15],美国的相关研究[22-23]也证实了疫苗有效率、不良反应、有效保护期与疫苗选择和接种意愿的相关性,印度尼西亚[24]和英国[25]的研究则更强调疫苗的有效性。
疫苗各属性的货币价值是其效用的体现方式之一,公众愿意支付的金额越高,代表该属性在公众眼中的效用越高。计算研究因素与自付费用的回归系数的比值得到相应的支付意愿,由于自付费用对疫苗选择偏好影响较小,使得研究因素间货币价值的差距被拉大,更加突出了公众对疫苗安全性与有效性的偏好。本研究结果中,与基础水平相比,公众为获得中等或低不良反应的疫苗、有效率达95%的疫苗,支付意愿都达到了2 000元以上,即使是有效率达80%的疫苗,公众愿意支付的金额也超过了1 500元。国内的另一项关于COVID-19疫苗支付意愿的研究中[26],仅有效率达90%这一因素对应的支付意愿在1 900元以上,较低的有效率、有效保护期、不良反应、接种剂次等因素对应的支付意愿均不超过1 000元。尽管由于参照的水平不同,自付费用所设定的水平区间也不同,导致不同研究的支付意愿不一致,但均表明公众选择或接种疫苗时更关注疫苗的安全性和有效性。在调查本研究前,我国已声明COVID-19疫苗对公众免费,因此各属性的货币价值可能被高估,但所反映出的偏好因素重要程度排序依然值得参考。
当疫苗的其他属性一致时,不良反应或有效率的调整带来的选择率变化最多可超过70%,而对疫苗有效保护期、接种方便程度及自付费用的调整带来的选择率变化不到30%。无论是本研究中的COVID-19疫苗选择率变化,亦或相关研究中的接种率改变[15],都证实了中国居民最看重疫苗的安全性与有效性。由于大流行发生发展迅速,疫苗研发周期较以往被大大缩短,而疫苗有效性未获得充分的长时间的观察,不免令公众存疑,从而产生疫苗犹豫[27-28]。疫苗犹豫不仅关乎疫苗本身的安全性及有效性,与个人感知到的免疫接种带来的利弊同样有关[14]。
COVID-19疫苗在陆续上市后,其相关实验数据的结果不应再局限于审批环节,信息的公开透明才能让公众意识到所提供的疫苗可满足个人需求,在疫苗免费的政策前提下,更要肯定疫苗的安全性和有效性。而这些有关疫苗的重要信息,由政府[29-30]、卫生机构[31]发布,由卫生从业人员[32-33]进行宣传,能更好地获得公众的信任,从而有效提高接种率。
本研究存在的局限性:(1)本研究为在线调查,个人信息的真实性无法追溯。(2)抽样方式为非概率抽样,调查人群及地区存在一定聚集性,相对集中于文化程度高的群体、青年群体、上海地区。(3)离散选择实验应用的是非全因子设计,未罗列比较所有可能性的疫苗,未来可将已上市的真实疫苗代替假设的标签化疫苗,研究将更具现实意义。(4)在疫苗属性方面,若将注射剂次加以考虑,在接种便利性上或可得到不一样的结果。疫苗属性中的不良反应未加以明确定义,只提供了“低”、“中”、“高”3个水平,具有个人主观性。(5)将两个阶段的作答结果视为独立的两个变量进行分析,但调查过程中接种意愿必须建立在更优疫苗的判断结果之上。(6)“暂缓接种”的影响因素可能不只是疫苗属性,且随着时间的推移可能转化为“愿意接种”,将“暂缓接种”归为“不愿接种”可能存在偏差。
尽管存在一些局限性,但本次在线调查的样本来自我国多个地区,有一定的代表性,而且结果定量地表明COVID-19疫苗的选择偏好与接种意愿受到疫苗相关属性的影响程度,通过货币价值的直观比较,发现疫苗的有效性与安全性是影响中国公众疫苗接种最重要的因素。这些结果可为政府相关部门参考,在进行COVID-19疫苗接种的社会动员过程中,要注重对疫苗有效性和安全性的宣传,减少疫苗犹豫问题。
作者贡献声明 陈瑛玮 文献查阅,实施调查,数据收集、分析与解释,绘制图表,论文撰写与修订。许吉祥,王一,闫慧慧 实施调查,数据收集。高俊岭 构思与设计,监督指导,获取资助,绘制图表,论文修订。
利益冲突声明 所有作者均声明不存在利益冲突。
| [1] |
WHO. WHO coronavirus disease (COVID-19) dashboard[EB/OL]. (2021-03-04)[2021-03-04]. https://covid19.who.int/.
|
| [2] |
WHO. Draft landscape and tracker of COVID-19 candidate vaccines[EB/OL]. (2021-03-02)[2021-3-4]. https://www.who.int/publications/m/item/draft-landscape-of-covid-19-candidate-vaccines.
|
| [3] |
WHO. WHO lists two additional COVID-19 vaccines for emergency use and COVAX roll-out[EB/OL]. (2021-02-15)[2021-03-04]. https://www.who.int/news/item/15-02-2021-who-lists-two-additional-covid-19-vaccines-for-emergency-use-and-covax-roll-out.
|
| [4] |
国家药品监督管理局. 国家药监局附条件批准国药中生北京公司新型冠状病毒灭活疫苗(Vero细胞)注册申请[EB/OL]. (2020-12-31)[2021-03-04]. https://www.nmpa.gov.cn/yaowen/ypjgyw/20201231193329157.html.
|
| [5] |
国家药品监督管理局. 国家药监局附条件批准北京科兴中维生物技术有限公司新型冠状病毒灭活疫苗(Vero细胞)注册申请[EB/OL]. (2021-02-06)[2021-03-04]. https://www.nmpa.gov.cn/yaowen/ypjgyw/20210206154636109.html.
|
| [6] |
国家药品监督管理局. 国家药监局附条件批准国药中生武汉公司新型冠状病毒灭活疫苗(Vero细胞)注册申请[EB/OL]. (2021-02-25)[2021-03-04]. https://www.nmpa.gov.cn/yaowen/ypjgyw/20210225184306142.html.
|
| [7] |
国家药品监督管理局. 国家药监局附条件批准康希诺生物股份公司重组新型冠状病毒疫苗(5型腺病毒载体)注册申请[EB/OL]. (2021-02-25)[2021-03-04]. https://www.nmpa.gov.cn/yaowen/ypjgyw/20210225184523188.html.
|
| [8] |
WHO. Coronavirus disease (covid-19)-Herd immunity[EB/OL]. (2020-08-28)[2021-03-04]. https://www.who.int/emergencies/diseases/novel-coronavirus-2019/media-resources/science-in-5/episode-1.
|
| [9] |
WHO. How to conduct a discrete choice experiment for health workforce recruitment and retention in remote and rural areas: a user guide with case studies[M/OL]. [2021-03-04]. https://www.who.int/hrh/resources/dceguide/en/.
|
| [10] |
MARSHALL D, BRIDGES JFP, HAUBER B, et al. Conjoint analysis applications in health -how are studies being designed and reported?[J]. Patient, 2010, 3(4): 249-256.
[DOI]
|
| [11] |
MICHAELS-IGBOKWE C, MACDONALD S, CURRIE GR. Individual preferences for child and adolescent vaccine attributes: a systematic review of the stated preference literature[J]. Patient, 2017, 10(6): 687-700.
[DOI]
|
| [12] |
MARSHALL HS, CHEN G, CLARKE M, et al. Adolescent, parent and societal preferences and willingness to pay for meningococcal B vaccine: a discrete choice experiment[J]. Vaccine, 2016, 34(5): 671-677.
[DOI]
|
| [13] |
朱大伟, 郭娜, 王健, 等. 离散选择实验在疫苗接种偏好及需求研究中的应用[J]. 中国卫生经济, 2016, 35(2): 5-7. [CNKI]
|
| [14] |
MACDONALD NE. Vaccine hesitancy: definition, scope and determinants[J]. Vaccine, 2015, 33(34): 4161-4164.
[DOI]
|
| [15] |
LENG A, MAITLAND E, WANG S, et al. Individual preferences for COVID-19 vaccination in China[J]. Vaccine, 2021, 39(2): 247-254.
[DOI]
|
| [16] |
ORME B. Getting started with conjoint analysis: strategies for product design and pricing research[M]. 4th Edition. Madison: Research Publishers LLC, 2019: 57-66.
|
| [17] |
SCHWARZINGER M, WATSON V, ARWIDSON P, et al. COVID-19 vaccine hesitancy in a representative working-age population in France: a survey experiment based on vaccine characteristics[J]. The Lancet Public Health, 2021, 6(4): e210-e221.
[DOI]
|
| [18] |
ALQUDEIMAT Y, ALENEZI D, ALHAJRI B, et al. Acceptance of a COVID-19 vaccine and its related determinants among the general adult population in Kuwait[J]. Med Prin Pract, 2021, 30(3): 262-271.
[DOI]
|
| [19] |
MALIK AA, MCFADDEN SM, ELHARAKE J, et al. Determinants of COVID-19 vaccine acceptance in the US[J]. EClinicalMedicine, 2020, 26: 100495.
[DOI]
|
| [20] |
YODA T, KATSUYAMA H. Willingness to receive COVID-19 vaccination in Japan[J]. Vaccines, 2021, 9(1): 48.
[DOI]
|
| [21] |
AL-MOHAITHEF M, PADHI BK. Determinants of COVID-19 vaccine acceptance in Saudi Arabia: a web-based national survey[J]. J Multidiscip Healthc, 2020, 13: 1657-1663.
[DOI]
|
| [22] |
KREPS S, PRASAD S, BROWNSTEIN JS, et al. Factors associated with US adults' likelihood of accepting COVID-19 vaccination[J]. JAMA Network Open, 2020, 3(10): e2025594.
[URI]
|
| [23] |
SHEKHAR R, SHEIKH AB, UPADHYAY S, et al. COVID-19 vaccine acceptance among health care workers in the United States[J]. Vaccines, 2021, 9(2): 119.
[DOI]
|
| [24] |
HARAPAN H, WAGNER AL, YUFIKA A, et al. Acceptance of a COVID-19 vaccine in southeast Asia: a cross-sectional study in Indonesia[J]. Front Public Health, 2020, 8: 381.
[DOI]
|
| [25] |
MCPHEDRAN R, TOOMBS B. Efficacy or delivery? An online discrete choice experiment to explore preferences for COVID-19 vaccines in the UK[J]. Econ Lett, 2021, 200: 109747.
[DOI]
|
| [26] |
DONG D, XU RH, WONG ELY, et al. Public preference for COVID-19 vaccines in China: A discrete choice experiment[J]. Health Expect, 2020, 23(6): 1543-1578.
[DOI]
|
| [27] |
WANG K, WONG EL, HO K, et al. Change of willingness to accept COVID-19 vaccine and reasons of vaccine hesitancy of working people at different waves of local epidemic in Hong Kong, China: repeated cross-sectional surveys[J]. Vaccines, 2021, 9(1): 62.
[DOI]
|
| [28] |
KOURLABA G, KOURKOUNI E, MAISTRELI S, et al. Willingness of Greek general population to get a COVID-19 vaccine[J]. Glob Health Res Policy, 2021, 6(1): 3.
[DOI]
|
| [29] |
LAZARUS JV, RATZAN SC, PALAYEW A, et al. A global survey of potential acceptance of a COVID-19 vaccine[J]. Nat Med, 2021, 27(2): 225-228.
[DOI]
|
| [30] |
WONG MCS, WONG ELY, HUANG J, et al. Acceptance of the COVID-19 vaccine based on the health belief model: A population-based survey in Hong Kong[J]. Vaccine, 2021, 39(7): 1148-1156.
[URI]
|
| [31] |
QIAO S, FRIEDMAN DB, TAM CC, et al. Vaccine acceptance among college students in South Carolina: Do information sources and trust in information make a difference?[J]. medRxiv[Preprint]. 2020 Dec 4: 2020.12.02.20242082. doi: 10.1101/2020.12.02.20242982.
|
| [32] |
KABAMBA NZAJI M, KABAMBA NGOMBE L, NGOIE MWAMBA G, et al. Acceptability of vaccination against COVID-19 among healthcare workers in the Democratic Republic of the Congo[J]. Pragmat Obs Res, 2020, 11: 103-109.
[DOI]
|
| [33] |
WANG J, JING R, LAI X, et al. Acceptance of COVID-19 vaccination during the COVID-19 pandemic in China[J]. Vaccines, 2020, 8(3): 482.
[URI]
|
 2021, Vol. 48
2021, Vol. 48


