上腹部手术术后肺部并发症(postoperative pulmonary complications, PPCs)发生率高达17%~27.5%[1-2],是导致患者死亡和发生其他术后并发症的主要原因之一,直接影响患者的术后转归。PPCs的术前预测对于早期预防和早期干预具有重要意义。6分钟步行距离(6 minute walking distance, 6MWD)是预测PPCs的常用方法,但文献报道其敏感度仅为69.2%[3],因而PPCs的预测方法有待改进。
心肺适能(cardiorespiratory fitness, CRF)又称有氧适能,是评估运动耐力和最大氧耗的整体生理学指标,反映了心脏和肺将氧气输送到组织细胞,维持机体运动的能力,以代谢当量(metabolic equivalent of task, MET)为单位。心肺运动试验(cardiopulmonary exercise test,CPET)测定的最大氧耗是评估患者CRF的金标准[4]。但CPET的临床实施较为繁琐,对于严重心肺疾病患者存在一定风险。有研究者提出采用6MWD、年龄、性别、体重和静息心率等变量计算CRF,并证实该公式计算的CRF与测得的最大氧耗之间有很好的相关性[5-7]。年龄、体重、静息心率和6MWD是PPCs的独立危险因素[8-9],而CRF计算公式包括了这些变量,因此根据前述研究的结论,本研究推测公式计算的CRF预测PPCs的效能优于单纯步行距离。
资料和方法研究对象 本研究为前瞻性队列研究,研究对象为择期上腹部大手术患者,研究起点为患者术前6MWD,研究终点为手术后7天内有临床意义的PPCs。直接获取6MWD、计算CRF所需数据和PPCs,资料的偏倚较小,结果可信度高。研究通过复旦大学附属华东医院伦理委员会的审核(伦理批件号:2019K015),并经中国临床试验注册中心登记注册(注册号:ChiCTR1900022772)。本研究自2018年8月至2019年7月连续纳入拟行上腹部大手术的患者。入选标准:(1)择期上腹部大手术(预期手术时间>2 h);(2)年龄>18周岁。排除标准:(1)术前服用β受体阻滞剂;(2)患者行走不便, 无法完成6MWD;(3)患者存在肿瘤疼痛, 无法配合完成6MWD;(4)急性冠脉综合征患者,实施6MWD存在风险;(5)不能配合研究, 如语言理解障碍、精神疾病等;(6)不同意签署知情同意书。
研究方法 术前1天,分别采集年龄、性别、身高、体重、血压、静息心率、是否吸烟、合并疾病、肺功能等数据,并行6MWD。术中记录手术时间、术中出血量、输液量、输血量和尿量等指标。
参照美国胸外科学会的指南实施6MWD。在术前1天的同一时间段(13:00—15:00),由同一测试者完成对所有患者的6MWD测试,记录其步行距离。每例患者测试2次,两次间隔1 h,取步行距离较长的一次试验结果进行数据分析[10]。试验时,测试者不干扰并激励患者,若患者出现头晕、乏力、呼吸困难、面色苍白、冷汗、心前区不适等症状则停止试验,试验前后记录患者的血压、心率及血氧饱和度,并对测试前后的气促和疲劳情况进行BORG评分。
CRF的计算 采用Hammal等[7]提出的公式计算CRF。CRF=[70.161+(0.023×6MWD)-(0.276×体重)-(6.79×性别)-(0.193×静息心率)-(0.191×年龄)]/3.5, 体重单位为kg; 性别:男性=0, 女性=1。静息心率为6MWD前患者静坐或安静平躺5 min后的心率。
PPCs的评估方法 采用Kroenke等[11]提出的PPCs分级方法,由不知道6MWD测试结果的独立研究者对患者的PPCs进行评估。将2项或以上2级PPCs、1项或以上3/4级PPCs定义为有临床意义的PPCs。
统计学方法 采用SPSS 23.0统计软件包进行数据分析。分别采用Kolmogorov-Smirnov检验和Levene检验对数据进行正态分布和方差齐性检验。符合正态分布及方差齐性的数据以x±s表示,不符合正态分布的数据采用中位数(M)和四分位数(IQR)表示。计数资料采用例数(%)表示。符合正态分布及方差齐性的连续变量的组间比较采用两独立样本t检验。不符合正态分布或方差齐性的连续变量的组间比较采用Whitney U检验。二分类变量的组间比较采用χ2检验或Fisher确切概率法。连续变量的相关性采用Person相关分析。采用多因素Logistic回归分析PPCs的独立危险因素。采用ROC分析两种方法的预测效能,两种预测方法AUC的比较采用Z检验。P<0.05为差异有统计学意义。
样本量估算 采用PASS15统计软件包进行样本量估算。根据预实验结果,6MWD和CRF预测PPCs的AUC分别为0.718和0.861,PPCs阳性和阴性相关性分别为0.239和0.644,设定Power为0.8,α为0.05,脱落率为20%,估算所需样本量为135例。
结果患者一般临床特征 本研究共纳入190例患者,排除29例患者(2例服用β受体阻滞剂,3例拒绝测试,11例手术时间不足2 h,3例改变手术方式,5例未完成测试,5例改变治疗方式而未行手术),最终入组161例患者进行数据分析。其中,35例患者发生有临床意义的PPCs(PPCs组),发生率为21.7%。126例患者未发生有临床意义的PPCs(非PPCs组)。两组的年龄、BMI、高血压、过敏史、静息心率、第1秒呼出率和术中出血量的差异均有统计学意义(表 1)。
| [x±s, M(IQR)] | |||||||||||||||||||||||||||||
| Characteristics | PPCs group (n=35) | Non-PPCs group (n=126) | P | ||||||||||||||||||||||||||
| Age (y) | 73.0 (68.0-80.0) | 63.0 (54.0-70.3) | <0.001 | ||||||||||||||||||||||||||
| Gender (male/female) | 19/16 | 84/42 | 0.098 | ||||||||||||||||||||||||||
| Weight (kg) | 64.3±12.1 | 62.1±10.7 | 0.303 | ||||||||||||||||||||||||||
| BMI (kg/m2) | 24.4±3.6 | 22.5±3.2 | 0.004 | ||||||||||||||||||||||||||
| Smoking status | 0.111 | ||||||||||||||||||||||||||||
| Current | 27 (77.1) | 79 (62.7) | |||||||||||||||||||||||||||
| Never/ever | 8 (22.9) | 47 (37.3) | |||||||||||||||||||||||||||
| Comorbidities [n(%)] | |||||||||||||||||||||||||||||
| Hypertension | 23 (65.7) | 52 (41.9) | 0.010 | ||||||||||||||||||||||||||
| Diabetes | 8 (22.9) | 19 (15.3) | 0.276 | ||||||||||||||||||||||||||
| Thyroid disease | 3 (8.6) | 5 (4.0) | 0.268 | ||||||||||||||||||||||||||
| Cancer | 31 (88.6) | 105 (84.7) | 0.449 | ||||||||||||||||||||||||||
| Pulmonary disease | 6 (17.1) | 10 (8.1) | 0.107 | ||||||||||||||||||||||||||
| Allergies | 8 (22.9) | 10 (8.1) | 0.013 | ||||||||||||||||||||||||||
| Respiration rate (bpm) | 17.0 (13.0-19.0) | 16.0 (15.0-18.3) | 0.806 | ||||||||||||||||||||||||||
| Systolic BP (mmHg) | 129.7±13.3 | 124.9±14.9 | 0.081 | ||||||||||||||||||||||||||
| Diastolic BP (mmHg) | 73.2±8.2 | 74.5±9.5 | 0.458 | ||||||||||||||||||||||||||
| Resting heart rate (bpm) | 74.0 (67.0-83.0) | 70.0 (65.0-76.3) | 0.030 | ||||||||||||||||||||||||||
| FEV1/FVC (%) | 91.4 (88.8-95.3) | 87.1 (82.0-93.5) | 0.038 | ||||||||||||||||||||||||||
| Surgery duration (min) | 271.0 (182.0-350.0) | 211.5 (177.8-282.5) | 0.053 | ||||||||||||||||||||||||||
| Surgical technique [n(%)] | 0.990 | ||||||||||||||||||||||||||||
| Open abdominal | 23 (65.7) | 82 (65.1) | |||||||||||||||||||||||||||
| Laparoscopic | 12 (34.3) | 44 (34.9) | |||||||||||||||||||||||||||
| Surgery type [n(%)] | |||||||||||||||||||||||||||||
| Pancreatic | 14 (40.0) | 24 (19.1) | 0.010 | ||||||||||||||||||||||||||
| Hepatectomy | 0 (0) | 11 (8.7) | 0.070 | ||||||||||||||||||||||||||
| Gastrectomy | 13 (37.2) | 76 (60.3) | 0.015 | ||||||||||||||||||||||||||
| Splenectomy | 2 (5.7) | 3 (2.4) | 0.315 | ||||||||||||||||||||||||||
| Transverse colectomy | 6 (17.1) | 12 (9.5) | 0.206 | ||||||||||||||||||||||||||
| Blood loss (mL) | 300 (150-500) | 200 (150-300) | 0.023 | ||||||||||||||||||||||||||
| Fluid infusion (mL) | 2 600 (2 100-3 500) | 2 600 (2 100-3 100) | 0.105 | ||||||||||||||||||||||||||
| Blood transfusion (mL) | 42.9±150.1 | 44.8±209.1 | 0.958 | ||||||||||||||||||||||||||
| Urine (mL) | 700 (450-800) | 500 (300-800) | 0.096 | ||||||||||||||||||||||||||
| PPCs:Postoperative pulmonary complications; BMI:Body mass index; 6MWD:6 minute walk distance; CRF:Cardiorespiratory fitness; MET:Metabolic equivalent of task; FEV1:Forced expiratory volume in the first second of expiration; FVC:Forced vital capacity. | |||||||||||||||||||||||||||||
6MWD和CRF 两组患者6MWD试验前后的BORG评分差异无统计学意义,BORG评分为中度以上的患者占比<5%,提示本试验符合美国胸外科学会6MWD指南的实施要求(表 2)。
| [n(%)] | |||||||||||||||||||||||||||||
| Degree | Test 1 | Test 2 | |||||||||||||||||||||||||||
| Shortness of breath | Fatigue | Shortness of breath | Fatigue | ||||||||||||||||||||||||||
| Pre-test | Post-test | Pre-test | Post-test | Pre-test | Post-test | Pre-test | Post-test | ||||||||||||||||||||||
| Nothing | 142 (88.2) | 59 (36.6) | 130 (80.7) | 79 (49.1) | 141 (87.6) | 57 (35.4) | 130 (80.7) | 74 (46.0) | |||||||||||||||||||||
| Very very slight | 13 (8.1) | 32 (19.9) | 18 (11.2) | 28 (17.4) | 16 (9.9) | 47 (29.2) | 20 (12.4) | 34 (21.1) | |||||||||||||||||||||
| Very slight | 3 (1.9) | 29 (18.0) | 6 (3.7) | 32 (19.9) | 2 (1.2) | 35 (21.7) | 6 (3.7) | 33 (20.5) | |||||||||||||||||||||
| Slight | 3 (1.9) | 35 (21.7) | 6 (3.7) | 16 (9.9) | 2 (1.2) | 18 (11.2) | 4 (2.5) | 17 (10.6) | |||||||||||||||||||||
| Moderate | 0 (0) | 5 (3.1) | 1 (0.6) | 5 (3.1) | 0 (0) | 3 (1.9) | 1 (0.6) | 3 (1.9) | |||||||||||||||||||||
| Somewhat severe | 0 (0) | 1 (0.6) | 0 (0) | 1 (0.6) | 0 (0) | 1 (0.6) | 0 (0) | 0 (0) | |||||||||||||||||||||
| Severe | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |||||||||||||||||||||
| Very severe | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |||||||||||||||||||||
| Very very severe | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | |||||||||||||||||||||
所有患者的6MWD为(419.6±87.5)m。PPCs组的6MWD为(346.7±109.0)m,显著小于非PPCs组的(439.9±68.3)m(P<0.001)。
所有患者的CRF为(9.61±1.47)MET。PPCs组的CRF为(8.0±1.3)MET,显著小于非PPCs组的(10.1±1.2)MET(P<0.001)。CRF与6MWD显著相关(R=0.593,P<0.001,图 1)。

|
| 6MWD:6 minute walk distance; CRF:Cardiorespiratory fitness; MET:Metabolic equivalent of task. 图 1 MWD和CRF的相关性 Fig 1 Correlation between 6MWD and CRF |
PPCs的危险因素 将年龄、性别、BMI、吸烟、高血压、肺部疾病、静息心率、FEV1/FVC、手术时间、手术方式、出血量、手术种类和6MWD纳入多因素Logistic回归分析。结果发现,PPCs的独立危险因素包括(表 3):6MWD(OR=0.988,95%CI:0.979~0.997,P=0.008)、年龄(OR=1.216,95%CI:1.102~1.341,P<0.001)、静息心率(OR=1.093,95%CI:1.033~1.156,P=0.002)和BMI(OR=1.506,95%CI:1.204~1.885,P<0.001)。
| Factor | OR | 95%CI | P |
| Age | 1.216 | 1.102-1.341 | <0.001 |
| Gender | 4.052 | 0.823-19.956 | 0.085 |
| BMI | 1.506 | 1.204-1.885 | <0.001 |
| Smoking | 1.594 | 0.311-8.154 | 0.576 |
| Hypertension | 0.768 | 0.184-3.205 | 0.717 |
| Pulmonary disease | 0.303 | 0.033-2.776 | 0.291 |
| RHR | 1.093 | 1.033-1.156 | 0.002 |
| FEV1/FVC | 0.978 | 0.921-1.039 | 0.470 |
| Surgery duration | 1.006 | 0.998-1.013 | 0.155 |
| Surgical (open/laparoscopic) | 0.391 | 0.096-1.592 | 0.190 |
| blood loss | 1.001 | 0.999-1.002 | 0.305 |
| Surgery type | 1.147 | 0.910-2.207 | 0.123 |
| 6MWD | 0.988 | 0.979-0.997 | 0.008 |
| BMI:Body mass index; FEV1:Forced expiratory volume in the first second of expiration; FVC:Forced vital capacity; 6MWD:6 minute walk distance; RHR:Resting heart rate. | |||
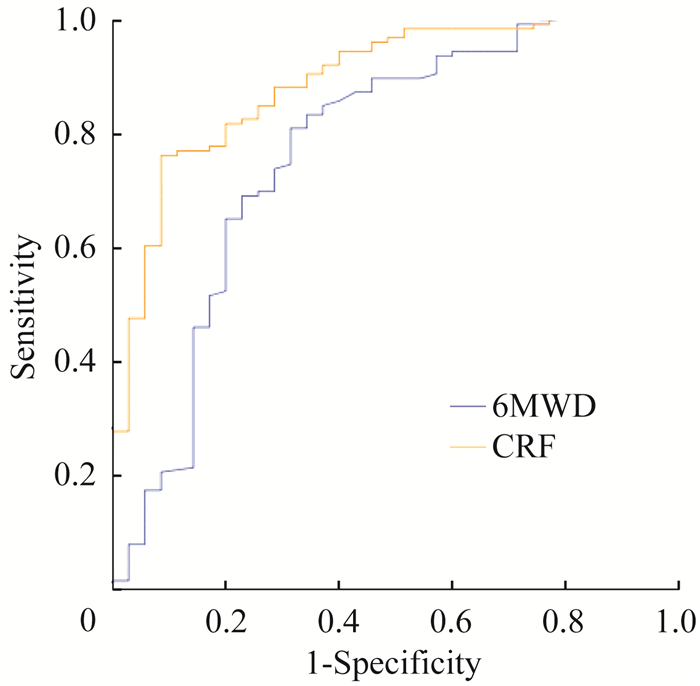
6MWD和CRF预测PPCs的效能比较 6MWD预测PPCs发生的最佳临界值为389 m,敏感度为68.6%,特异度为81.0%,AUC为0.771(95%CI:0.669~0.873)。CRF预测PPCs的最佳临界值为9.27 MET,敏感度为91.4%,特异度为76.2%,AUC为0.891(95%CI:0.832~0.951)。CRF的AUC显著大于6MWD的AUC(Z=2.624,P=0.009,图 2)。
|
| 6MWD:6 minute walk distance; CRF: Cardiorespiratory fitness; MET: Metabolic equivalent of task. 图 2 6MWD和CRF预测PPCs的ROC Fig 2 ROC of PPCs predicted by 6MWD and CRF |
本研究发现,上腹部大手术PPCs的独立危险因素包括年龄、BMI、静息心率和6MWD。单纯6MWD预测PPCs的最佳临界值为389 m,公式计算的CRF预测PPCs的最佳临界值为9.27 MET。公式计算的CRF预测PPCs的AUC和敏感度均显著高于6MWD。上述结果提示,公式计算的CRF预测PPCs的效能优于6MWD。筛查上腹部大手术PPCs高危患者时,公式计算的CRF优于6MWD。
上腹部手术创伤较大,可致患者肺和胸廓顺应性降低及功能性残气量减少,再加上麻醉药物、膈神经功能障碍和手术创伤等因素均可影响术后呼吸肌功能,因此上腹部手术PPCs的发生率较高[12]。上腹部手术PPCs可引发或加重呼吸衰竭,导致心血管不良事件、肾功能不全等其他术后并发症,并可增加患者住院时间,加重医疗负担,严重时可导致患者死亡[9, 13]。PPCs的术前预测有助于将防治的关口前移,实现精准化和个体化的早期干预,促进上腹部手术患者的早期康复[14]。PPCs评估方法较多[15-16],本研究采用Hulzebos等[10]的PPCs诊断标准, 该标准包括症状、体征、影像学检查、生物学检测、治疗方式等,指标客观明确,临床可操作性较强,得到了广泛认可[17-18]。本研究发现,上腹部大手术PPCs的发生率为21.7%,与以往的研究结果接近[8, 19]。
PPCs与许多围手术期危险因素相关。年龄、6MWD、BMI、静息心率、吸烟及手术时间是公认的独立危险因素。McAlister等[8]在一项纳入1 055例非胸科手术患者的前瞻性队列研究中发现,年龄、手术时间、留置胃管和咳嗽试验阳性是PPCs的独立危险因素。Serejo等[9]研究发现年龄、BMI和腹部手术是PPCs的独立危险因素。Hayashi等[20]发现6MWD、BMI和术中失血量是胰腺和肝脏手术PPCs的独立危险因素。本研究采用多因素Logistic回归分析发现,6MWD、年龄、静息心率和BMI是上腹部大手术PPCs的独立危险因素。
在预测PPCs的效能方面:Marjanski等[21]发现,以6MWD≤500 m作为临界值预测PPCs的敏感度为36.0%,特异度为81.9%, AUC为0.593;Hattori等[3]发现,6MWD预测术后肺炎的敏感度为69.2%,特异度为71.1%。本研究发现,6MWD≤389 m是预测上腹部大手术PPCs的最佳临界值,其预测上腹部大手术PPCs的敏感度为68.6%,特异度为81.0%, AUC为0.771。为进一步提高预测上腹部大手术PPCs的准确性,本研究首次观察了公式计算的CRF对上腹部大手术PPCs的预测效能,结果发现敏感度为91.4%,特异度为76.2%,AUC为0.891,公式计算的CRF预测PPCs效能显著优于单纯的6MWD。其原因可能为CRF的计算公式除了考虑6MWD以外,还纳入了年龄、性别、体重和静息心率等与PPCs的发生密切相关的指标,这些指标反映了机体在生理负荷或应激状态下呼吸、循环、代谢等方面的功能储备,与患者的气体交换能力、摄氧能力、二氧化碳排出量及血流动力学状态紧密相关。研究表明,采用上述指标计算的CRF与采用经典的CPET测得的CRF之间有良好的相关性[22]。Rose等[23]研究发现,采用CPET测得的CRF能较好地预测腹主动脉瘤手术患者术后的存活率。6MWD为一种次级量运动试验,仅能部分反映患者心肺储备功能,本研究中公式计算的CRF对PPCs的预测效能优于单纯的步行距离。
本研究的不足之处在于:(1)部分患者不能行走或存在6MWD禁忌证,无法采用6MWD计算的CRF进行PPCs预测,对于这类患者PPCs的预测仍有待进一步研究。(2)本研究为单中心观察,可能存在患者选择性的偏倚,因此研究结果有待多中心、大样本研究的进一步证实。
综上所述,本研究发现公式计算的CRF预测上腹部大手术PPCs的最佳临界值为9.27 MET,其预测效能优于单纯的6MWD。公式计算的CRF临床评估简便,预测PPCs的敏感度达91.4%,可作为上腹部大手术PPCs高危患者的有效筛查方法。
| [1] |
FUTIER E, CONSTANTIN JM, PAUGAM-BURTZ C, et al. A trial of intraoperative low-tidal-volume ventilation in abdominal surgery[J]. N Engl J Med, 2013, 369(5): 428-437.
[DOI]
|
| [2] |
SEVRANSKY JE, MARTIN GS, MENDEZ-TELLEZ P, et al. Pulmonary vs. nonpulmonary sepsis and mortality in acute lung injury[J]. Chest, 2008, 134(3): 534-538.
[URI]
|
| [3] |
HATTORI K, MATSUDA T, TAKAGI Y, et al. Preoperative six-minute walk distance is associated with pneumonia after lung resection[J]. Interact Cardiovasc Thorac Surg, 2017, 26(2): 277-283.
[URI]
|
| [4] |
SNOWDEN CP, PRENTIS JM, ANDERSON HL, et al. Submaximal cardiopulmonary exercise testing predicts complications and hospital length of stay in patients undergoing major elective surgery[J]. Ann Surg, 2010, 251(3): 535-541.
[DOI]
|
| [5] |
BURR JF, BREDIN S SD, FAKTOR MD, et al. The 6-minute walk test as a predictor of objectively measured aerobic fitness in healthy working-aged adults[J]. Phys Sportsmed, 2011, 39(2): 133-139.
[URI]
|
| [6] |
CATANEO DC, KOBAYASI S, CARVALHO LR, et al. Accuracy of six minute walk test, stair test and spirometry using maximal oxygen uptake as gold standard[J]. Acta Cir Bras, 2010, 25(2): 194-200.
[DOI]
|
| [7] |
HAMMAL F, QUAIFE T, PURICH K, et al. Assessing the accuracy of algorithm-derived cardiorespiratory fitness in surgical patients:a prospective cohort study[J]. Can J Anaesth, 2017, 64(4): 361-369.
[DOI]
|
| [8] |
MCALISTER FA, BERTSCH K, MAN J, et al. Incidence of and risk factors for pulmonary complications after nonthoracic surgery[J]. Am J Respir Crit Care Med, 2005, 171(5): 514-517.
[DOI]
|
| [9] |
SEREJO LGG, SILVA-JÚNIOR FPDA, BASTOS JPC, et al. Risk factors for pulmonary complications after emergency abdominal surgery[J]. Respir Med, 2007, 101(4): 808-813.
[DOI]
|
| [10] |
ATS COMMITTEE ON PROFICIENCY STANDARDS FOR CLINICAL PULMONARY FUNCTION LABORATORIES. ATS statement:guidelines for the six-minute walk test[J]. Am J Respir Crit Care Med, 2002, 166: 111-117.
[DOI]
|
| [11] |
HULZEBOS EHJ, HELDERS PJM, FAVIÉ NJ, et al. Preoperative intensive inspiratory muscle training to prevent postoperative pulmonary complications in high-risk patients undergoing CABG surgery:a randomized clinical trial[J]. JAMA, 2006, 296(15): 1851-1857.
[DOI]
|
| [12] |
PASQUINA P, TRAMÈR M R, GRANIER JM, et al. Respiratory physiotherapy to prevent pulmonary complications after abdominal surgery:a systematic review[J]. Chest, 2006, 130(6): 1887-1899.
[DOI]
|
| [13] |
DE HERT S, DE BAERDEMAEKER L, HEYSE B, et al. Epidemiology, practice of ventilation and outcome for patients at increased risk of postoperative pulmonary complications:LAS VEGAS-an observational study in 29 countries[J]. Eur J Anaesthesiol, 2017, 34(8): 492-507.
[DOI]
|
| [14] |
NIJBROEK SG, SCHULTZ MJ, HEMMES SNT, et al. Prediction of postoperative pulmonary complications[J]. Curr Opin Anaesthesiol, 2019, 32(3): 443-451.
[DOI]
|
| [15] |
NASCIMENTO JUNIOR PDO, MODOLO NSP, ANDRADE S, et al. Incentive spirometry for prevention of postoperative pulmonary complications in upper abdominal surgery[J]. Cochrane Database Syst Rev, 2014(2).
[URI]
|
| [16] |
KEERATICHANANONT W, THANADETSUNTORN C, KEERATICHANANONT S. Value of preoperative 6-minute walk test for predicting postoperative pulmonary complications[J]. Ther Adv Respir Dis, 2016, 10(1): 18-25.
[DOI]
|
| [17] |
LEME AC, HAJJAR LA, VOLPE MS, et al. Effect of intensive vs moderate alveolar recruitment strategies added to lung-protective ventilation on postoperative pulmonary complications:a randomized clinical trial[J]. JAMA, 2017, 317(14): 1422-1432.
[DOI]
|
| [18] |
ABBOTT TEF, FOWLER AJ, PELOSI P, et al. A systematic review and consensus definitions for standardised end-points in perioperative medicine:pulmonary complications[J]. Br J Anaesth, 2018, 120(5): 1066-1079.
[DOI]
|
| [19] |
JIN Y, XIE G, WANG H, et al. Incidence and risk factors of postoperative pulmonary complications in noncardiac Chinese patients:a multicenter observational study in university hospitals[J]. Biomed Res Int, 2015, 2015: 265165.
[URI]
|
| [20] |
HAYASHI K, YOKOYAMA Y, NAKAJIMA H, et al. Preoperative 6-minute walk distance accurately predicts postoperative complications after operations for hepato-pancreato-biliary cancer[J]. Surgery, 2017, 161(2): 525-532.
[URI]
|
| [21] |
MARJANSKI T, WNUK D, BOSAKOWSKI D, et al. Patients who do not reach a distance of 500 m during the 6-min walk test have an increased risk of postoperative complications and prolonged hospital stay after lobectomy[J]. Eur J Cardio-Thorac Surg, 2015, 47(5): e213-e219.
[DOI]
|
| [22] |
ARTERO EG, JACKSON AS, SUI X, et al. Longitudinal algorithms to estimate cardiorespiratory fitness:associations with nonfatal cardiovascular disease and disease-specific mortality[J]. J Am Coll Cardiol, 2014, 63(21): 2289-2296.
[DOI]
|
| [23] |
ROSE GA, DAVIES RG, APPADURAI IR, et al. Cardiorespiratory fitness is impaired and predicts mid‐term postoperative survival in patients with abdominal aortic aneurysm disease[J]. Exp Physiol, 2018, 103(11): 1505-1512.
[DOI]
|
 2020, Vol. 47
2020, Vol. 47


