复发性多软骨炎(relapsing polychondritis,RPC)为一种罕见的病因不明的系统性免疫介导疾病,可引起全身软骨和富含蛋白多糖组织的反复炎症[1-2],发病率为4.5/百万人[3]。耳廓软骨炎是RPC最常见的表现,引起双侧或单侧耳廓疼痛、红肿。眼科症状是诊断前常见的最初症状之一,可表现为巩膜炎、葡萄膜炎、结膜炎和角膜炎等,RPC的靶组织不仅包括软骨组织,如耳、鼻、呼吸道、关节等,也包括非软骨组织,如眼睛、皮肤、心脏、中枢神经系统等。RPC发病的罕见性和临床表现的多样性,使其早期诊断困难,并常出现误诊,患者常于眼科或耳鼻喉科就诊,由于临床医师对其认识不足而致延误治疗。现将2021年5月就诊于上海市浦东医院眼科的双眼巩膜炎初发的1例RPC病例报道如下。
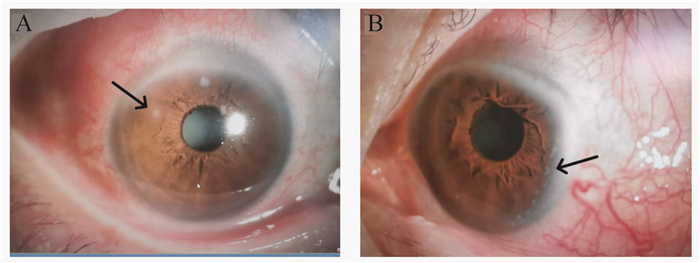
病例资料 患者男性,51岁,因“双眼反复发红2年余”就诊,2年前无明显诱因下出现双眼发红,于外院诊断为“双眼巩膜炎”,予醋酸泼尼松龙眼液后,症状可缓解,初视力无明显改变,易反复发作,近期视力下降。2020年4月自觉双耳发红,耳廓增厚变形,至外院就诊,医师未予重视,治疗方式未变。2021年5月至上海市浦东医院门诊就诊,患者全身一般情况可,双外耳廓变形、下垂(图 1),沟回消失。眼部查体:视力,右0.1(远)、0.2(最佳矫正);左0.15(远)、0.3(最佳矫正);眼压,右15 mmHg,左14 mmHg;双眼睑球结膜充血,巩膜表面血管迂曲增粗充血明显(++++),压痛不明显,右眼10点钟位可见类圆形角膜浸润,左眼角膜缘处可见环形变性带(图 2),双眼前房深度可,房水闪辉(+),双眼瞳孔圆,对光反射敏感,晶体混浊,双眼底未见明显异常。辅助检查:血常规未见异常,肝肾功能未见异常,感染性指标阴性(乙肝、丙肝、梅毒、HIV、结核),各项风湿免疫指标阴性,EB病毒抗体阴性;心电图正常。胸部CT平扫:轻度肺气肿,未见明显气道软骨异常;心脏彩超:静息状态下心电图未见明显异常;光学相干断层扫描(optical coherence tomography,OCT):双眼屈光介质混,黄斑区视网膜结构欠清。眼部B超示:双眼玻璃体轻混。经耳鼻喉科、风湿免疫科会诊,最终诊断为“双眼巩膜炎”“双眼角膜炎”“双眼并发性白内障”“双耳软骨炎”“复发性多软骨炎”。

|
| 图 1 患者双外耳廓增厚、变形 Fig 1 The patient's external auricle was thickened and deformed |
|
| A: The anterior segment of the right eye showed thickened blood vessels on the surface of the sclera, obvious congestion, and inflammatory infiltration in the cornea at 10 o 'clock; B: The anterior segment of the left eye showed thickened, tortuous and hyperemic blood vessels on the surface of the sclera, and annular degenerated zone at the corneal limbus. 图 2 患者双眼前节图 Fig 2 Bilateral anterior segment photograph of the patient |
治疗及随访 双眼予醋酸泼尼松龙滴眼液每日6次,妥布霉素地塞米松眼膏每晚1次,普拉洛芬双眼每日4次,泼尼松龙40 mg/d(晨服)。治疗2周后,患者眼部症状减轻,右眼视力0.3(最佳矫正),左眼视力0.4(最佳矫正),结膜充血及巩膜表面血管增粗减轻(++),角膜浸润减轻,玻璃体混浊减轻。1个月后复诊,右眼视力0.3(最佳矫正),左眼视力0.4(最佳矫正),结膜充血及巩膜表面血管增粗明显减轻,双眼角膜透明,双眼晶体混浊加重,隐见双眼底网膜平。停用妥布霉素地塞米松眼膏,余治疗继续,风湿科会诊,口服激素药(泼尼松龙)逐渐减量,3个月后减至15 mg/d,配合口服枸橼酸托法替布片5 mg/d,停用醋酸泼尼松龙滴眼液,加用玻璃酸钠滴眼液每日3次。
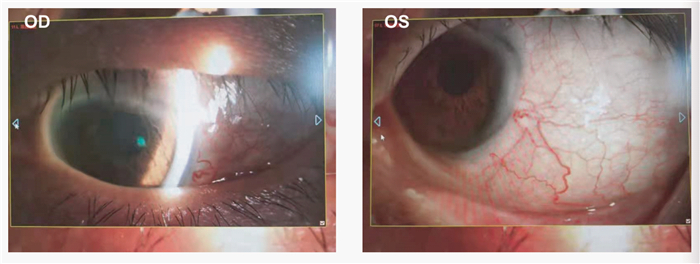
患者病情稳定后,每月随访1次,随访6个月后,先后行右眼和左眼白内障超声乳化摘除术+人工晶体植入术。手术顺利,术后常规抗炎抗感染治疗,术后1个月复诊:右眼视力1.0(最佳矫正),左眼视力1.0(最佳矫正);右眼眼压17 mmHg,左眼眼压14 mmHg;双眼球结膜轻充血,巩膜表面血管充血(+),双眼角膜光滑透明,双眼前房深度可(图 3),双眼瞳孔圆,对光反射敏,人工晶体位正,双眼底(-)。双眼溴芬酸钠每日2次,口服药物同前。患者目前病情稳定,密切随访中。
|
| 图 3 患者术后1个月双眼前节图 Fig 3 Bilateral anterior segment photograph of the patient 1 month after surgery |
讨论 眼红、眼痛是巩膜炎的主要症状,可累及周围组织,如伴随角膜炎症浸润,葡萄膜炎可出现视力下降,其病因复杂、机制未明、与免疫应答有关,可与全身疾病相关。RPC最早于1923年被描述为一种罕见的、病因不明的系统性免疫介导疾病,被认为发生在基因易感性的个体暴露于某种触发因素。触发因素可能是传染病、化学物质、毒性接触或直接创伤。RPC的发病机制尚未完全阐明,但与Ⅱ型胶原的自身免疫反应相关,且体液免疫和细胞免疫均与自身免疫反应有关[4-5]。RPC发病的高峰年龄在40~50岁,不同性别和所有种族群体中发生的频率相同。超过30%的病例与现有的自身免疫或血液合并症有关[6-7]。RPC的靶组织不仅包括软骨组织,如耳、鼻、呼吸道、关节等,也包括非软骨组织,如眼睛、皮肤、心脏、中枢神经系统等[8]。
研究表明,RPC眼部症状的累积发生率各不相同,20%~61%的RPC患者有眼部症状[9-10]。常见的眼部表现有巩膜炎、葡萄膜炎、结膜炎和角膜炎,其他眼部表现包括眼睑水肿、眼球突出、视网膜病变、视神经病变、眼眶炎症和眼外肌麻痹,眼科症状是诊断前常见的最初症状之一。也有报道称,在出现全身症状之前,眼部症状为泛葡萄膜炎和角膜炎[11]、视网膜闭塞性脉管炎[12]、动眼神经及外展神经麻痹[13]、复发性视神经周炎[14]和眼眶炎症[15-16]。
RPC影响各种组织,表现为各种症状。除眼部症状外,RPC也会引起复杂的全身症状。耳廓软骨炎是耳廓RPC最常见的表现,引起双侧或单侧耳廓疼痛、红肿。60%~90%的RPC患者在病程中会出现耳软骨炎,只有40%的患者一开始就出现耳受累[17-18]。耳廓长期反复炎症会破坏耳廓,导致下垂耳廓或花椰菜耳[19]。因此,眼科医师在初诊及病程中应注意眼部炎症患者的外耳肿胀发红情况。出现呼吸道受累的患者症状较重,气管和支气管周围软骨环的炎症导致气道塌陷(气管、支气管软化)。这些患者表现为咳嗽、声音嘶哑和喘息,呼吸系统损害是其最常见的死亡原因[20]。据报道,RPC与许多其他自身免疫性疾病有关,包括全身性血管炎、类风湿性关节炎、全身性红斑狼疮、Behçet氏综合征、脊椎炎和炎症性肠病。此外,有报道伴血液疾病的RPC病例,如骨髓增生异常综合征、淋巴瘤或白血病[21]。
RPC主要依据临床症状进行诊断。目前主要依据2018年的Rose标准[22]:4个主要条件包括外耳软骨炎、鼻软骨炎、喉气管软骨炎及眼炎;4个次要条件包括听力损害、前庭功能损害、血清阴性关节炎和皮肤受累、心血管受累中的至少1项。确定的RPC满足2项主要条件或1项主要条件加2项次要条件;可能的RPC 1项主要条件加1项次要条件;可疑的RPC仅有1条主要条件。
RPC没有特异性实验室测试;C反应蛋白水平和红细胞沉降率通常升高,反映全身炎症反应。在RPC急性期检测到抗Ⅱ型胶原抗体,但特异性不高,据报道该抗体的血清水平与疾病的严重程度相关[23]。疑似RPC的患者都应进行动态探索性CT扫描,以评估是否涉及气道。CT扫描的结果包括功能性气道异常(如空气滞留和塌陷),气道壁增厚和管腔狭窄。肺功能测试是为了进一步评估气道阻塞和评估肺容量。PET-CT是一种新的诊断方式,有助于早期疾病的识别,并提供了一个靶向活检的部位[24]。
RPC目前尚无标准化的治疗方法,根据临床表现和疾病的严重程度来指导治疗[25-26]。对于表现为耳、鼻或关节受累但无全身受累的患者,治疗包括抗炎药物、秋水仙碱或氨苯砜。低剂量的糖皮质激素治疗是必需的。对于表现较严重的患者,如大气道受累、如喉炎或气管支气管软骨炎,感音神经性听力丧失突然发作,建议采用糖皮质激素治疗,甲基泼尼松龙静脉注射1 g,连续3天,然后口服泼尼松1 mg/kg,并辅以免疫抑制治疗。最常用的免疫抑制剂包括环磷酰胺、甲氨蝶呤、环孢素等。生物制剂已被用于RPC的治疗。最常用的生物药物是肿瘤坏死因子(tumor necrosis factor,TNF)-α抑制剂英夫利昔单抗。其他试验过的生物制剂有不同的结果,包括阿达木单抗、依那西普、托珠单抗等。关于利妥昔单抗的数据还未显示成功,所以不推荐作为一线生物药物。重症呼吸道受累患者(如气道塌陷)须手术干预,如支架、气道扩张、气管切开术及喉气管重建。
频繁发作的RPC患者生活质量差,近年来报道的预后有所改善,生存率从5年的70%增加到10年的91%。不伴随严重全身病的患者通常预后较好。
本病例初发眼部炎症,双眼结膜混合性充血,局部角膜炎症浸润,巩膜表面血管增粗、迂曲、充血明显,双眼玻璃体混浊,黄斑区囊样水肿,符合巩膜炎、葡萄膜炎、角膜炎的诊断;患者此后逐渐出现双耳外耳廓发红、增厚、变形、耳软骨吸收,符合双耳软骨炎诊断。患者先有眼部炎症,后又出现耳软骨炎,符合Rose标准的2项主要条件。该患者应用局部激素和口服激素后症状明显好转,能保持相对稳定,符合RPC为免疫炎症的特点,患者自主减药后病情复发,符合RPC易反复发作的特点,因此当遵医嘱用药和随访。
该患者由于长期眼部激素用药,白内障发展较快,晶体混浊对患者视力影响显著。患者巩膜炎反复发作,巩膜有逐渐变薄的迹象,手术为有创操作,可能会成为炎症反应的诱发因素,应谨慎对待手术。待患者病情稳定6个月后,风湿科会诊认为患者情况允许白内障手术,遂行双眼白内障手术,术中尽量远离巩膜,以减少对巩膜的刺激,术后予以抗炎抗感染药物,视力恢复佳。
RPC发病的罕见性和临床表现的多样性使其早期诊断困难,常出现误诊,患者常于眼科或耳鼻喉科就诊,因此眼科遇到反复发作的巩膜炎、葡萄膜炎、角膜炎等应考虑全身系统性疾病,一旦确诊为RPC,应尽早应用免疫抑制治疗,可减少复发及改善预后,并完善PET-CT及其他全身症状的筛查。
作者贡献声明 宋向远 病史采集,资料收集,论文撰写和修改。秦仕垣 提供资料,制图,论文修改。沙倩 病情分析和诊疗,论文撰写和修订。
利益冲突声明 所有作者均声明不存在利益冲突。
| [1] |
MCADAM LP, O'HANLAN MA, BLUESTONE R, et al. Relapsing polychondritis: prospective study of 23 patients and a review of the literature[J]. Medicine, 1976, 55(3): 193-215.
[DOI]
|
| [2] |
DAMIANI JM, LEVINE HL. Relapsing polychondritis-report of ten cases[J]. Laryngoscope, 1979, 89(6): 929-946.
|
| [3] |
MATHEW SD, BATTAFARANO DF, MORRIS MJ. Relapsing polychondritis in the Department of Defense population and review of the literature[J]. Semin Arthritis Rheum, 2012, 42(1): 70-83.
[DOI]
|
| [4] |
LIN DF, YANG WQ, ZHANG PP, et al. Clinical and prognostic characteristics of 158 cases of relapsing polychondritis in China and review of the literature[J]. Rheumatol Int, 2016, 36(7): 1003-1009.
[DOI]
|
| [5] |
TRENTHAM DE, LE CH. Relapsing polychondritis[J]. Ann Intern Med, 1998, 129(2): 114-122.
[DOI]
|
| [6] |
LEUNG KK, EDANI S. Red-eared zebra diagnosis: case of relapsing polychondritis[J]. Can Fam Physician, 2018, 64(5): 363-367.
|
| [7] |
HASLAG MJ, REGUNATH H. Relapsing polychondritis[J]. N Engl J Med, 2018, 378(18): 1715.
[DOI]
|
| [8] |
MATHIAN A, MIYARA M, COHEN-AUBART F, et al. Relapsing polychondritis: a 2016 update on clinical features, diagnostic tools, treatment and biological drug use[J]. Best Pracyt Res Clin Rheumatol, 2016, 30(2): 316-333.
[DOI]
|
| [9] |
FERRADA MA, GRAYSON PC, BANERJEE S, et al. Patient perception of disease-related symptoms and complications in relapsing polychondritis[J]. Arthritis Rheum, 2018, 70(8): 1124-1131.
[DOI]
|
| [10] |
DION J, COSTEDOAT‐CHALUMEAU N, SÈNE D, et al. Relapsing polychondritis can be characterized by three different clinical phenotypes: analysis of a recent series of 142 patients[J]. Arthritis Rheumatol, 2016, 68(12): 2992-3001.
[DOI]
|
| [11] |
HOSSEINI SM, SHIRZAD S, GHASEMI M. Bilateral panuveitis and keratitis as first presentation of relapsing polychondritis[J]. Ocul Immunol Inflamm, 2018, 27(8): 1267-1269.
|
| [12] |
PAROLI MP, PRIORI R, SPINUCCI G, et al. Case report Uveitis with retinal occlusive vasculitis and sensorineural hypoacusia as first symptoms of relapsing polychondritis[J]. Clin Exp Rheumatol, 2012, 30(1): S101-S103.
|
| [13] |
AKIYAMA M, KANEKO Y, HANAOKA H, et al. Polychondritis presenting with oculomotor and abducens nerve palsies as the initial manifestation[J]. Mod Rheumatol, 2016, 26(5): 790-793.
[DOI]
|
| [14] |
MIURA Y, FUKUDA K, TANIGUCHI Y, et al. Recurrent optic perineuritis as the first manifestation of relapsing polychondritis[J]. J Neuro-Ophthalmol, 2019, 39(4): 513-514.
[DOI]
|
| [15] |
SHEIKH A, RODGERS R. Fulminant orbital inflammatory syndrome in a patient with relapsing polychondritis: case report and review of the literature[J]. Orbit, 2021, 40(3): 252-254.
[DOI]
|
| [16] |
TEO L, CHOO CT. Orbital inflammatory disease in relapsing polychondritis[J]. Orbit, 2014, 33(4): 298-301.
[DOI]
|
| [17] |
ISAAK BL, LIESEGANG TJ, MICHET JR CJ. Ocular and systemic findings in relapsing polychondritis[J]. Ophthalmology, 1986, 93(5): 681-689.
[DOI]
|
| [18] |
ZHANG L, YUN S, WU T, et al. Clinical patterns and the evolution of relapsing polychondritis based on organ involvement: a Chinese retrospective cohort study[J]. Orphanet J Rare Dis, 2021, 16(1): 225-236.
[DOI]
|
| [19] |
BACHOR E, BLEVINS NH, KARMODY C, et al. Otologic manifestations of relapsing polychondritis: review of literature and report of nine cases[J]. Auris Nasus Larynx, 2006, 33(2): 135-141.
[DOI]
|
| [20] |
VITALE A, SOTA J, RIGANTE D, et al. Relapsing polychondritis: an update on pathogenesis, clinical features, diagnostic tools, and therapeutic perspectives[J]. Curr Rheumatol Rep, 2016, 18(1): 3-15.
[DOI]
|
| [21] |
SCHUMACHER S, PIERINGER H. Relapsing polychondritis: a chameleon among orphan diseases[J]. Wien Med Wochenschr, 2017, 167(9): 227-233.
|
| [22] |
ROSE T, SCHNEIDER U, BERTOLO M, et al. Observational study and brief analysis of diagnostic criteria in relapsing polychondritis[J]. Rheumatol Int, 2018, 38(11): 2095-2101.
[DOI]
|
| [23] |
LETKO E, ZAFIRAKIS P, BALTATZIS S, et al. Relapsing polychondritis: a clinical review[J]. Arthritis Rheum, 2002, 31(6): 384-395.
[DOI]
|
| [24] |
LEE KS, ERNST A, TRENTHAM DE, et al. Relapsing polychondritis: prevalence of expiratory CT airway abnormalities[J]. Radiology, 2006, 240(2): 565-573.
[DOI]
|
| [25] |
ZHEUTLIN A, SCHIOPU E. Relapsing polychondritis following treatment with secukinumab for ankylosing spondylitis: case report and review of the literature[J]. Case Rep Rheumatol, 2018, 2018: 6760806.
|
| [26] |
LEKPA FK, CHEVALIER X. Refractory relapsing polychondritis: challenges and solutions[J]. Open Access Rheumatol, 2018, 10: 1-11.
[DOI]
|
 2022, Vol. 49
2022, Vol. 49


