2. 上海睿泰再生医学临床应用研究院 上海 200040
2. Shanghai ReMed Regenerative Medicine Clinical Application Institute, Shanghai 200040, China
糖尿病是一种发病率很高的严重的代谢疾病,影响全球超过3亿人,预计2023年的患病人数将达到5.92亿[1]。它是由复杂病因引起的以高血糖为特征的代谢综合征[2]。2型糖尿病占糖尿病的90%,其发病率和死亡率远远高于1型糖尿病。心脏、脑、肾脏和视网膜的血管并发症是2型糖尿病最常见的慢性并发症。且患者血管疾病预后与其能否维持正常血糖水平之间存在明显关联[3]。与血管平滑肌细胞不同,内皮细胞不能调节内在葡萄糖水平,可能导致葡萄糖及其衍生物的积累,引起代谢紊乱。因此内皮功能障碍是高血糖的直接结果,也是2型糖尿病血管并发症的关键步骤[4]。本课题组在研究男性勃起功能障碍(erectile dysfunction,ED)时发现,与一般人群相比,糖尿病患者的ED发病较早,患病率较高,是非糖尿病患者的3倍,综合患病率>35%,且年龄越大,严重程度越高[5]。尽管发病率很高,但与其他糖尿病并发症相比,它往往被忽视。从机制上讲,性冲动信号通过副交感神经传递,引起内皮和神经末梢释放一氧化氮(nitric oxide,NO),推动阴茎海绵体平滑肌松弛,海绵体血流量增多,从而导致勃起。糖尿病患者体内长期高糖环境对海绵体内皮细胞有较大的损伤作用,NO产量急剧减少,出现勃起障碍[6]。因此,内皮细胞是防止ED在内多种糖尿病血管并发症的潜在靶标,也是我们研究的重点。
尿源性干细胞(urine-derived stem cells,USCs)是从尿液中分离出来的细胞亚群,与间充质干细胞具有类似的表面标记物,包括CD44、CD73、CD90和CD105等。这些细胞具有干细胞的生物学特性,并且能够在特殊的诱导培养中分化为骨骼、肌肉和脂肪等多种细胞[7]。与其他类型的干细胞相比,USC的使用具有可连续性,用非侵入性、简单且低成本的方法即可获得[8]。已有研究报道,USC来源的外泌体(USC-Exo)可预防糖尿病性肾病,改善糖尿病性ED[8-9],还可以在后肢缺血中促进血管生成和肌肉再生[10]。国内外学者普遍使用人脐静脉内皮细胞(human umbilical vein endothelial cells,HUVECs)体外研究人内皮细胞功能。本课题组于新鲜脐带中提取HUVEC,并将其暴露于高浓度葡萄糖环境中,以模拟糖尿病患者体内的内皮损伤,多方面验证USC-Exo在内皮细胞损伤过程中的作用。
材料和方法主要材料 本研究经复旦大学附属华山医院伦理委员会批准[2021临审第(009)号]。脐带取自当日剖宫产健康婴儿的新鲜脐带(来源于复旦大学附属华山医院北院妇产科),产妇及家属对于实验研究均知情同意,并签署知情同意书。尿液由3名平均年龄为25岁的男性志愿者提供。其他材料包括:EGM-2培养基、REGM培养基(瑞士LONZA公司);PBS、FBS、0.25%胰蛋白酶-0.02%EDTA(美国GIBCO公司);Ⅰ型胶原酶(美国Sigma公司);鼠抗人CD29、CD31、CD44、CD45、CD73、CD90、CD105、CD133、CD146、HLA-DR多克隆流式抗体(美国Biolegend公司);鼠抗人vWF单克隆抗体(美国Santa Cruz公司);山羊抗鼠二抗AF488(美国Thermo Fisher公司);含DAPI抗荧光淬灭封片液(上海碧云天生物技术有限公司);超滤管(美国Millipore公司);cell counting kit-8试剂盒(CCK-8;日本同仁公司);Matrigel基质胶(美国Corning公司);红色荧光标记的人源乙酰化低密度脂蛋白[human DiI-acetylated low density lipoprotein,Human DiI-Ac-LDL;翌圣生物科技(上海)股份有限公司];TRIzol试剂(美国Thermo Fisher公司)。
细胞培养 HUVEC的分离和培养过程参照文献[11]。取符合要求的脐带,剖腹产4 h内运送至实验室进行操作,全程保证无菌。使用1×PBS从一端冲洗脐静脉,直到另一端流出的缓冲液透明或略带粉红色以确保无红细胞。用止血钳夹闭脐静脉一端,从另一端注射0.2%的Ⅰ型胶原酶溶液,灌满后立即止血钳夹闭。放入37 ℃、5% CO2细胞培养箱消化10 min。取出并打开止血钳,用40 mL 1×PBS冲洗静脉,收集细胞,加入5 mL FBS终止消化。收集细胞于50 mL离心管中,室温750×g离心10 min弃上清,加EGM-2培养基重悬细胞沉淀于6孔板中培养。培养环境为37℃、5% CO2细胞培养箱,每2天换液一次。USC的分离和培养过程参考文献[12]。每次至少收集志愿者中段尿200 mL,分装后室温400×g离心10 min。弃上清,保留1~2 mL液体。收集各管沉淀,加入PBS定容至40 mL。再次以相同条件离心10 min,保留约300 μL沉淀,使用12 mL REGM培养基重悬细胞。接种至明胶预先包被30 min的6孔板。培养环境为37 ℃、5% CO2细胞培养箱,每2.5天换液一次。
流式鉴定细胞表面标记物 取第3代HUVEC和USC,0.25%胰蛋白酶消化后制成细胞悬液。400×g离心5 min,PBS清洗后计数。调整细胞量为5×106/管,以100 μL PBS溶解,并加入流式细胞抗体,混匀后室温避光孵育30 min。PBS清洗2遍后使用300 μL PBS溶解上机检测分析。
免疫荧光鉴定胞内标记物 将第3代HUVEC铺于96孔板,PBS清洗3次后用4%多聚甲醛固定15 min,PBS清洗。使用0.5% Triton X-100室温破膜20 min,PBS清洗后正常山羊血清室温封闭30 min。加入5% BSA-PBS配制的一抗4 ℃孵育过夜。第2天PBS清洗后加入荧光标记的二抗室温避光孵育1 h。PBS清洗3次后加入适量抗荧光淬灭封片液(含DAPI)孵育10 min。置于荧光显微镜下观察并采集图像。
USC-Exo分离纯化与鉴定 取处于对数生长期的第2~5代USC,细胞生长汇合至80%~90%后,用去除外泌体的FBS配置完全培养基培养48 h,收集上清液。在4 ℃下以2 500×g离心20 min,弃沉淀。使用0.22 μm灭菌过滤器过滤,以去除残留的细胞和细胞碎片。将上清液转移到超滤管中,在4 ℃下以100 000×g离心70 min,弃上清液。用PBS重悬沉淀USC-Exo,于-80 ℃保存备用。
透射电子显微镜观察USC-Exo形态 将USC-Exo固定于2.5%戊二醛-多聚甲醛混合固定液中,取10 μL滴于透射电镜专用覆膜铜网上,静置2 min后用滤纸吸去液体。滴加2%醋酸双氧铀染色5 min,去除液体,晾干。置于透射电子显微镜观察。USC-Exo粒径分布分析:纳米颗粒跟踪分析系统QNano平台检测USC-Exo颗粒直径与密度。
增殖实验 每孔取相同起始量的HUVEC(密度为3×103/孔)铺于96孔板,培养液为100 μL,在37 ℃、5% CO2的环境下培养2 h后细胞贴壁。细胞贴壁后弃去初始培养基,换为各组对应的培养基进行培养。根据参考文献[13]以及我们前期筛选实验的结果,将细胞分为6组培养:正常浓度葡萄糖(5.5 mmol/L)、正常浓度葡萄糖+USC-Exo(1×108、1×109 particles/mL)、高浓度葡萄糖(33 mmol/L)和高浓度葡萄糖+ USC-Exo(1×108、1×109 particles/mL)。每组5个孔,于37 ℃、5% CO2的环境下培养48 h。每孔加入10 μL CCK-8溶液孵育2 h后,使用多功能酶标仪测定各孔450 nm波长下的吸光度。
划痕迁移实验 为了研究USC-Exo对HUVEC在高葡萄糖浓度下细胞迁移的作用,参考文献进行了体外划痕实验[14]。将1×105个细胞接种至24孔板,等待细胞贴壁24 h。按各组条件处理48 h后,使用无菌的200 μL移液枪头尖端由上至下刮去细胞单层,并用PBS洗涤以除去细胞碎片。在刮擦后0、4、6 h使用倒置光学显微镜进行拍摄。并使用Image J软件分析迁移面积。迁移速率计算如下:迁移区域(%)=(A0-AT)/A0×100%,其中A0表示初始伤口的面积,AT表示在该时间点伤口的剩余面积。
成管实验 用正常浓度葡萄糖、高浓度葡萄糖和USC-Exo在6孔板中进行分组预处理HUVEC 48 h。将Matrigel基质胶按每孔200 μL加入24孔板中,使用预冷的枪头冰上操作。放入37 ℃培养箱包被30 min。将来自不同处理组的细胞消化后计数,每孔按1×105个溶于500 μL培养基后,覆盖到24孔板的Matrigel上。37 ℃、5% CO2的环境下培养16 h后,使用倒置光学显微镜观察管状结构,拍摄照片。
HUVEC摄取Dil-Ac-LDL的功能分析 为了检测内皮细胞的功能,使用红色荧光标记的人源乙酰化低密度脂蛋白(Human DiI-Ac-LDL)来测量其对低密度脂蛋白(LDL)的摄取。将3×103个细胞铺在96孔板中,每孔培养基100 μL,37 ℃、5% CO2的环境下培养24 h。将Human DiI-Ac-LDL用培养基稀释至30 µg/mL。去除初始培养基,将细胞与含Dil-Ac-LDL的培养基在37 ℃孵育4 h。除去Dil-Ac-LDL溶液,PBS洗涤细胞,在预冷的4%多聚甲醛溶液中固定20 min。加入适量抗荧光淬灭封片液(含DAPI)孵育10 min。使用荧光显微镜观察并进行拍摄。
qRT-PCR检测 使用Trizol试剂从各组细胞中分离总RNA,promega GoScript RT System试剂盒将RNA逆转录为cDNA。使用Applied Biosystems 7500 Real-Time PCR系统在20 µL反应体系中进行qRT-PCR:GoScript qPCR Master Mix 10 µL,上下游引物每条0.4 µL(10 µmol/L),cDNA模板2 µL,ddH2O 7.2 µL。反应条件为:95 ℃反应10 min预变性,95 ℃反应15 s,60 ℃反应1 min,共40个循环。引物序列见表 1。采用ΔΔCt法检测各组细胞中基因的表达水平,每组3个复孔,扩增后目的基因相对表达量=2-(目的基因Ct-内参基因Ct)。
| Gene name | Sequences | Species |
| Bcl-2 | F:5'-GGTGGGGTCATGTGTGTGG-3' R:5'-CGGTTCAGGTACTCAGTCATCC-3' |
Human |
| BAX | F:5'-CCCGAGAGGTCTTTTTCCGAG-3' R:5'-CCAGCCCATGATGGTTCTGAT-3' |
Human |
| SOD2 | F:5'-GCTCCGGTTTTGGGGTATCTG-3' R:5'-GCGTTGATGTGAGGTTCCAG-3' |
Human |
| GAPDH | F:5'-CTGGGCTACACTGAGCACC-3' R:5'-AAGTGGTCGTTGAGGGCAATG-3' |
Human |
统计学方法 用SPSS 19.0统计软件对数据进行统计分析,采用One-way ANOVA方法进行检验,P<0.05为差异有统计学意义。
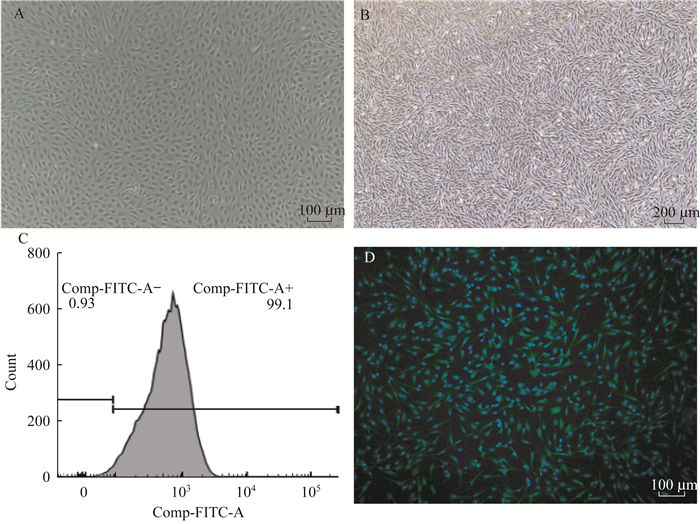
结果HUVEC和USC细胞的形态学观察与鉴定 HUVEC铺板后第2天即可出现贴壁细胞团,汇合的内皮细胞出现接触抑制后,显微镜下呈现“铺路石样”外观(图 1A)。选取P2~P5代进行实验,传代后细胞形态无较大改变。从尿液样品中分离出细胞培养3~5天,会出现细长的小型细胞团,定时半换液,接触抑制后细胞呈现梭形外观(图 1B)。HUVEC流式检测显示99.1%的测试细胞具有CD31表面标记物(图 1C),免疫荧光染色结果显示胞内标记物vWF呈阳性(图 1D),该结果证实本次实验提取的HUVEC纯度高,符合实验要求。USC流式检测结果如下,经检测USC表达了间充质干细胞的常见表面标记物,包括CD29、CD44、CD73、CD90、CD105、CD133,阳性率较高。造血干细胞标记物CD45表达低。HLA-DR表达低代表USC的低免疫原性。CD146肾周细胞标记物表达高。符合USC目前主要的鉴定标准。
|
| A: HUVECs (P1)present a paving-stone-like appearance; B: USCs (P3) are spindle-shaped; C: Flow cytometric analysis of HUVEC populations(CD31-FITC); D: Immunofluorescence analysis of HUVEC.Green: vWF combined with AF488;Blue: DAPI stained nucleus. 图 1 HUVEC和USC细胞形态学观察与鉴定 Fig 1 Observation and identification of HUVEC and USC |
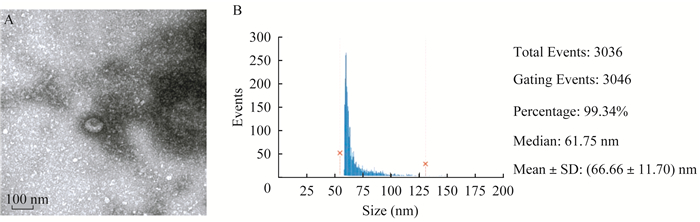
USC-Exo的观察与鉴定 通过透射电子显微镜,观察负染的USC-Exo样本形态。结果显示,USC-Exo是直径约100 nm的球形囊泡,大小不均,有完整的膜结构(图 2A)。进一步对分离的USC-Exo进行纳米颗粒踪跟分析(图 2B),显示USC-Exo颗粒的粒径为(66.66±11.70)nm,符合外泌体的标准。
|
| A: Transmission electron microscopy of USC-Exo; B: Nanoparticle tracking analysis of USC-Exo fraction. 图 2 USC-Exo的电镜图片以及粒径报告 Fig 2 Electron micrograph and particle size report of USC-Exo |
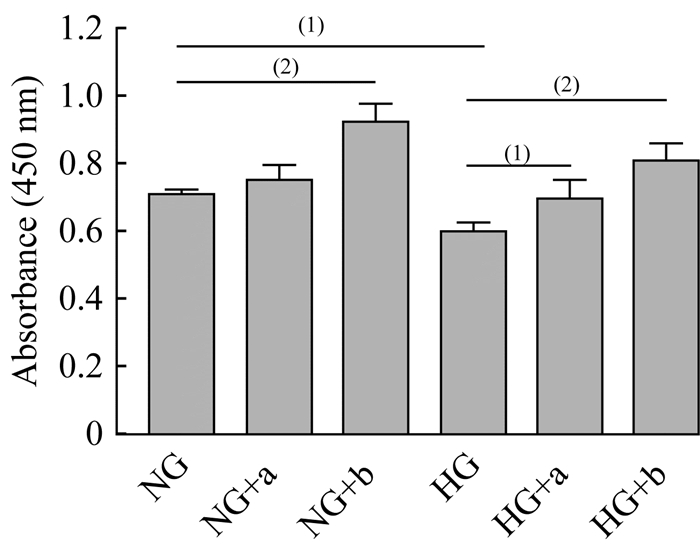
CCK-8测定各组细胞活力 用正常(5.5 mmol/L)或高浓度(33 mmol/L)的葡萄糖处理HUVEC,与不同浓度(1×108或1×109个/mL)的USC-Exo组合。孵育48 h后测量各组OD值。与对照组相比,高葡萄糖处理的HUVEC的OD值显著降低(图 3)。此外,1×108个/mL USC-Exo对正常的HUVEC没有显著的影响,而1×109个/mL USC-Exo对正常细胞则有一定增殖作用。此外,USC-Exo显著逆转了高葡萄糖对HUVEC的有害影响,且1×109个/mL优于1×108个/mL。因此,在后续实验选择浓度为1×109个/mL的USC-Exo作为实验组。
|
| USC-Exo ameliorated the high glucose-induced decrease in cell viability in a dose-dependent manner: NG: Normal glucose (5.5 mmol/L); HG: High glucose (33 mmol/L); USC-Exo (a: 1×108 particles/mL, b: 1×109 particles/mL); (1)P < 0.01, (2)P < 0.001, n=5. 图 3 CCK-8法检测各组细胞处理后吸光度 Fig 3 Cell viability of each group detected by CCK-8 |
划痕实验观察各组细胞的迁移功能 为了揭示USC-Exo对HUVEC迁移能力的影响,我们进行了体外划痕试验(图 4A)。结果发现对比正常葡萄糖浓度的培养环境(5.5 mmol/L),高浓度的葡萄糖(33 mmol/L)对内皮细胞迁移有抑制作用,且短时间(4 h、6 h)即可出现差异(图 4B、4C)。而在33 mmol/L葡萄糖的条件下,同时加入USC-Exo则可逆转这种现象,促进内皮细胞迁移。

|
| A: Representative images of HUVEC migration rate evaluated by scratch analysis after 4 h and 6 h. Scale bar=100 µm.(1)P < 0.001, n=5. 图 4 HUVEC不同状态下不同时间点的迁移率 Fig 4 The migration rate of HUVEC at different time points in different states |
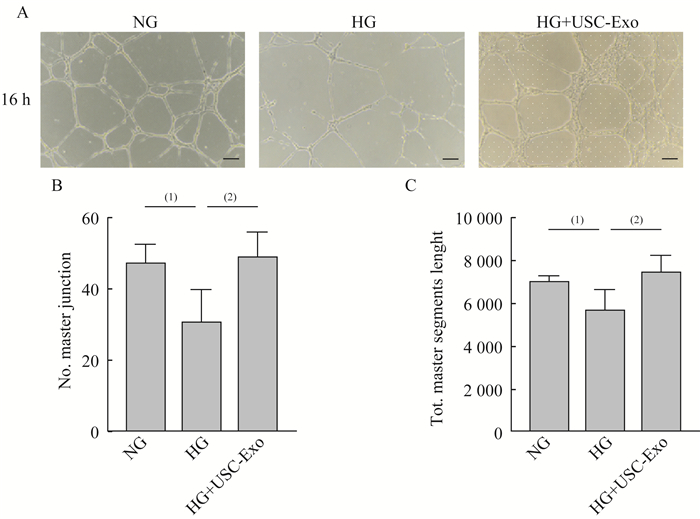
成血管实验检测各组细胞功能 孵育16 h后,对照组管腔均匀,血管连接节点多,分支多且长;相比之下,高糖处理组血管形成少,管腔较薄,大且不规则,有较多未连接区域,成血管能力受损;高糖处理同时加入USC-Exo则逆转了高糖诱导的这种损伤,形成了较多完整且均匀的管腔,在连接点和分支数上也恢复到了正常水平(图 5)。
|
| A: Representative images of HUVEC capillary-like structure formation after being treated for 16 h with different conditions. Scale bar=100 µm. B: Number of master junction; C: Total master segments lenght, NG vs. HG, (1)P < 0.05, (2)P < 0.01, n=5. 图 5 HUVEC不同状态下的成血管功能 Fig 5 Capillary-like structure formation in HUVECs under different conditions |
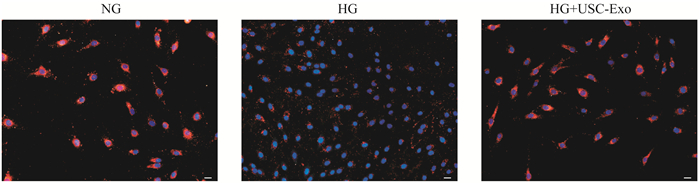
检测LDL摄取确定内皮细胞功能 LDL摄取是内皮细胞功能的另一个重要表现。通过不同预处理后的各组细胞与Human DiI-Ac-LDL共孵育,应用免疫荧光法检测不同组摄取LDL的情况。所得结果证实了HUVEC在正常浓度葡萄糖中对LDL的吸收能力,并在高糖预处理后吸收能力显著降低。高糖预处理时同时加入USC-Exo则可以恢复一定的摄取功能,稍弱于对照组(图 6)。
|
| NG: Normal glucose (5.5 mmol/L); HG: High glucose (33 mmol/L); USC-Exo (1×109 particles/mL).Red: Dil-AcLDL; Blue: DAPI stained nucleus. Scale bar=50 µm, n=3. 图 6 HUVEC不同状态下的摄取LDL的功能 Fig 6 LDL uptake analysis by Dil-AcLDL assay under different conditions |
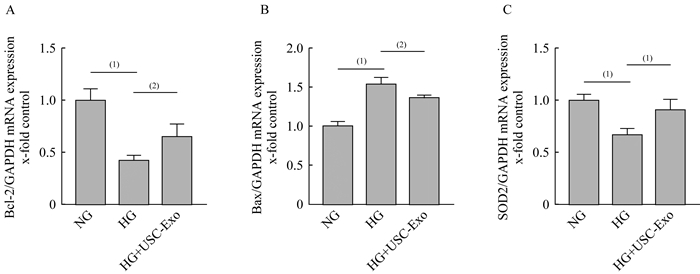
细胞凋亡和氧化相关mRNA的表达水平 qRT-PCR结果显示,与正常对照组相比,33 mmol/L高糖处理后HUVEC促凋亡因子BAX表达上调,抗凋亡因子Bcl-2、抗氧化因子SOD2表达下降。而在高糖处理同时添加USC-Exo,可以使BAX表达下调,Bcl-2、SOD2上调(图 7)。表明USC-Exo具有改善高糖诱导细胞氧化,缓解凋亡的作用。
|
| A: The expression level of bcl-2 mRNA; B: The expression level of BAX mRNA; C: The expression level of SOD2 mRNA.(1)P < 0.001, (2)P < 0.01, n=5. 图 7 qRT-PCR分析各组HUVEC处理后相关基因的mRNA表达 Fig 7 qRT-PCR analysis of mRNA of related genes in each group after treatment |
内皮功能障碍的主要特征为氧化应激和炎症反应。高糖毒性还会导致细胞活力降低并通过多个信号通路促进内皮细胞的衰老,其潜在机制需要进一步研究。利用干细胞及其相关技术治疗糖尿病是近年来大有前景的新方法。已有多种干细胞[15-17]可在体内或体外生成胰岛素,或分化为胰岛素分泌细胞,它们为根治胰岛素缺乏的糖尿病点燃了希望。而2型糖尿病患者面临长期难以逆转的胰岛素抵抗,缓解其血管并发症完全靠再生疗法可能作用有限。干细胞在糖尿病血管损伤的改善以及各类并发症的治疗上均有大量文献报道。涉及到的干细胞包括多能干细胞[18]、间充质干细胞[19]、脂肪干细胞[20]以及尿源性干细胞等。对各类并发症均有缓解或改善作用,包括糖尿病肾病[20]、糖尿病伤口迁延不愈[21]、糖尿病引起的脑出血[22]等。细胞间的通讯是各种生理和病理过程所必需的。已有研究[23]证实,干细胞的许多功能是通过外泌体传递信息来达成的。外泌体是一种具有包膜的小囊泡,直径为30~150 nm,可以直接转移来源于供体细胞,作用于受体细胞的各种生物活性分子,包括mRNA,microRNA和蛋白质等。在多种疾病中的发生发展以及治疗预防中,外泌体具有重要作用,包括促进肿瘤细胞的生长和转移[24]、减少心肌缺血-再灌注损伤[25]、调节巨噬细胞的表型以促进伤口愈合[26]等。已有研究表明,来自人脐带间充质干细胞的外泌体[27]和来自脂肪的间充质干细胞条件培养基[28]具有保护内皮细胞或足细胞免受高糖损害的潜力,这可能与外泌体内含的相关生长因子或调控RNA有关。
我们团队前期对干细胞及其外泌体在糖尿病性ED中的应用进行了总结[29],探讨认为糖尿病性ED治疗的关键在于恢复海绵体内皮细胞的功能,因此选用血管研究常用的HUVEC作为造模材料。UCS来源于泌尿系统[30],我们在鉴定过程中也发现其同时具有间充质干细胞和肾源细胞的细胞标志物,因此我们认为其修复泌尿系统的内皮损伤可能更具有优势。在本研究中,我们成功地从人尿液中分离出了USC并提取纯化了其外泌体USC-Exo。除了证明USC-Exo可以促进HUVEC的增殖,改善高糖对细胞的增殖抑制之外,还可以增加体外毛细血管网的形成,逆转高糖下内皮细胞迁移减慢的趋势。内皮细胞迁移和体外成管的能力在各器官血管新生、伤口愈合等过程中起着重要的作用。这些结果表明USC-Exo是血管生成的正向调节因子。脂蛋白脂肪酶的活性降低是糖尿病最严重的内皮损伤之一,已有研究表明糖尿病患者的胰岛素抵抗与它的失活高度相关[31]。通过实验我们证明了USC-Exo通过增加内皮细胞内LDL的荧光摄取,在高糖条件下对脂蛋白脂肪酶的激活起到了明显的促进作用。另外从基因表达的层面,USC-Exo下调了高糖影响下的促凋亡基因BAX,上调了抗氧化基因SOD2的表达。从这些结果可以推测USC-Exo具有改善糖尿病血管氧化应激的效果。
已有研究表明,外泌体中含有的microRNA是其具有促进血管增殖的起效物质,例如间充质干细胞分泌的外泌体通过miR-125a降低血管生成抑制剂4(DLL4)促进内皮细胞血管生成[32];胚胎干细胞分泌的外泌体通过miR-200a下调Keap1,激活Nrf2恢复衰老相关的血管生成功能障碍[13]等。因此USC-Exo在本研究中的血管修复功能是否也是通过其内富含的某种microRNA所完成的,后续又影响了下游的哪些调控因子和通路,都需要进一步的探究。课题组期待能够以现有数据为依据,通过后续研究为糖尿病泌尿生殖相关并发症的再生治疗提供更多实验依据。
作者贡献声明 庄靖铭 采集样本,细胞分离纯化鉴定,表型与基因实验,数据统计与分析,论文撰写和修订。高鹏,尹烁 研究构思和设计。吴复跃,侯剑刚 研究设计,数据统计分析指导,论文撰写和修订。
利益冲突声明 所有作者均声明不存在利益冲突。
| [1] |
GUARIGUATA L, WHITING DR, HAMBLETON I, et al. Global estimates of diabetes prevalence for 2013 and projections for 2035[J]. Diabetes Res Clin Pract, 2014, 103(2): 137-149.
[DOI]
|
| [2] |
MIGDALIS I, LESLIE D, PAPANAS N, et al. Diabetes mellitus[J]. Int J Endocrinol, 2014, 2014: 108419.
[URI]
|
| [3] |
孙可欣, 刘志, 曹亚英, 等. 北京某社区2型糖尿病患者血糖控制情况与肱踝脉搏波传导速度的相关性研究[J]. 北京大学学报(医学版), 2015, 47(3): 431-436. [DOI]
|
| [4] |
YU L, LIANG Q, ZHANG W, et al. HSP22 suppresses diabetes-induced endothelial injury by inhibiting mitochondrial reactive oxygen species formation[J]. Redox Biol, 2019, 21: 101095.
[DOI]
|
| [5] |
冷静, 王益鑫, 黄旭元, 等. 上海市1582例中老年男子勃起功能障碍流行病学调查[J]. 中国男科学杂志, 2000, 14(1): 29-31. [DOI]
|
| [6] |
ZHOU Z, CHEN H, WU J, et al. Meta-analysis of the long-term efficacy and tolerance of tadalafil daily compared with tadalafil on-demand in treating men with erectile dysfunction[J]. Sex Med, 2019, 7(3): 282-291.
[DOI]
|
| [7] |
ZHANG D, WEI G, LI P, et al. Urine-derived stem cells: A novel and versatile progenitor source for cell-based therapy and regenerative medicine[J]. Genes Dis, 2014, 1(1): 8-17.
[DOI]
|
| [8] |
JIANG ZZ, LIU YM, NIU X, et al. Exosomes secreted by human urine-derived stem cells could prevent kidney complications from type I diabetes in rats[J]. Stem Cell Res Ther, 2016, 7: 24.
[DOI]
|
| [9] |
OUYANG B, XIE Y, ZHANG C, et al. Extracellular vesicles from human urine-derived stem cells ameliorate erectile dysfunction in a diabetic rat model by delivering proangiogenic microRNA[J]. Sex Med, 2019, 7(2): 241-250.
[DOI]
|
| [10] |
ZHU Q, LI Q, NIU X, et al. Extracellular vesicles secreted by human urine-derived stem cells promote ischemia repair in a mouse model of hind-limb ischemia[J]. Cell Physiol Biochem, 2018, 47(3): 1181-1192.
[DOI]
|
| [11] |
BAUDIN B, BRUNEEL A, BOSSELUT N, et al. A protocol for isolation and culture of human umbilical vein endothelial cells[J]. Nat Protoc, 2007, 2(3): 481-485.
[DOI]
|
| [12] |
GUAN JJ, NIU X, GONG FX, et al. Biological characteristics of human-urine-derived stem cells: potential for cell-based therapy in neurology[J]. Tissue Eng Part A, 2014, 20(13-14): 1794-1806.
[DOI]
|
| [13] |
CHEN B, SUN Y, ZHANG J, et al. Human embryonic stem cell-derived exosomes promote pressure ulcer healing in aged mice by rejuvenating senescent endothelial cells[J]. Stem Cell Res Ther, 2019, 10(1): 142.
[DOI]
|
| [14] |
NOWAK-SLIWINSKA P, ALITALO K, ALLEN E, et al. Consensus guidelines for the use and interpretation of angiogenesis assays[J]. Angiogenesis, 2018, 21(3): 425-532.
[DOI]
|
| [15] |
SUI L, DANZL N, CAMPBELL SR, et al. Beta-cell replacement in mice using human type 1 diabetes nuclear transfer embryonic stem cells[J]. Diabetes, 2018, 67(1): 26-35.
[DOI]
|
| [16] |
ZHANG D, JIANG W, LIU M, et al. Highly efficient differentiation of human ES cells and iPS cells into mature pancreatic insulin-producing cells[J]. Cell Res, 2009, 19(4): 429-438.
[DOI]
|
| [17] |
JAFARIAN A, TAGHIKANI M, ABROUN S, et al. The Generation of insulin producing cells from human mesenchymal stem cells by MiR-375 and Anti-MiR-9[J]. PLoS One, 2015, 10(6): e128650.
[PubMed]
|
| [18] |
MOLAKANDOV K, BERTI D A, BECK A, et al. Selection for CD26(-) and CD49A(+) cells from pluripotent stem cells-derived islet-like clusters improves therapeutic activity in diabetic mice[J]. Front Endocrinol (Lausanne), 2021, 12: 635405.
[DOI]
|
| [19] |
CAI X, ZOU F, XUAN R, et al. Exosomes from mesenchymal stem cells expressing microribonucleic acid-125b inhibit the progression of diabetic nephropathy via the tumour necrosis factor receptor-associated factor 6/Akt axis[J]. Endocr J, 2021, 68(7): 817-828.
[DOI]
|
| [20] |
JIN J, SHI Y, GONG J, et al. Exosome secreted from adipose-derived stem cells attenuates diabetic nephropathy by promoting autophagy flux and inhibiting apoptosis in podocyte[J]. Stem Cell Res Ther, 2019, 10(1): 95.
[DOI]
|
| [21] |
MARANDA EL, RODRIGUEZ-MENOCAL L, BADIAVAS EV. Role of mesenchymal stem cells in dermal repair in burns and diabetic wounds[J]. Curr Stem Cell Res Ther, 2017, 12(1): 61-70.
[URI]
|
| [22] |
DING H, JIA Y, LV H, et al. Extracellular vesicles derived from bone marrow mesenchymal stem cells alleviate neuroinflammation after diabetic intracerebral hemorrhage via the miR-183-5p/PDCD4/NLRP3 pathway[J]. J Endocrinol Invest, 2021.
[DOI]
|
| [23] |
VYAS N, DHAWAN J. Exosomes: mobile platforms for targeted and synergistic signaling across cell boundaries[J]. Cell Mol Life Sci, 2017, 74(9): 1567-1576.
[DOI]
|
| [24] |
PAP E, PALLINGER E, FALUS A. The role of membrane vesicles in tumorigenesis[J]. Crit Rev Oncol Hematol, 2011, 79(3): 213-223.
[DOI]
|
| [25] |
ARSLAN F, LAI RC, SMEETS MB, et al. Mesenchymal stem cell-derived exosomes increase ATP levels, decrease oxidative stress and activate PI3K/Akt pathway to enhance myocardial viability and prevent adverse remodeling after myocardial ischemia/reperfusion injury[J]. Stem Cell Res, 2013, 10(3): 301-312.
[DOI]
|
| [26] |
KIM H, WANG SY, KWAK G, et al. Exosome-guided phenotypic switch of M1 to M2 macrophages for cutaneous wound healing[J]. Adv Sci (Weinh), 2019, 6(20): 1900513.
[DOI]
|
| [27] |
辛毅, 李娜, 黄然然, 等. 人脐带间充质干细胞外泌体对高糖诱导脐静脉内皮细胞功能的影响[J]. 中华实用儿科临床杂志, 2017, 32(3): 220-225. [DOI]
|
| [28] |
SALGADO AJ, REIS RL, SOUSA NJ, et al. Adipose tissue derived stem cells secretome: soluble factors and their roles in regenerative medicine[J]. Curr Stem Cell Res Ther, 2010, 5(2): 103-110.
[DOI]
|
| [29] |
庄靖铭, 侯剑刚. 干细胞及其外泌体治疗勃起功能障碍的研究进展[J]. 复旦学报(医学版), 2020, 47(5): 772-777. [URI]
|
| [30] |
ZHANG D, WEI G, LI P, et al. Urine-derived stem cells: A novel and versatile progenitor source for cell-based therapy and regenerative medicine[J]. Genes Dis, 2014, 1(1): 8-17.
[DOI]
|
| [31] |
HUANG Y, LI X, WANG M, et al. Lipoprotein lipase links vitamin D, insulin resistance, and type 2 diabetes: a cross-sectional epidemiological study[J]. Cardiovasc Diabetol, 2013, 12: 17.
[DOI]
|
| [32] |
LIANG X, ZHANG L, WANG S, et al. Exosomes secreted by mesenchymal stem cells promote endothelial cell angiogenesis by transferring miR-125a[J]. J Cell Sci, 2016, 129(11): 2182-2189.
[DOI]
|
 2021, Vol. 48
2021, Vol. 48


