2. 复旦大学遗传学和遗传工程系 上海 200438
2. Department of Genetics and Genetic Engineering, School of Life Science, Fudan University, Shanghai 200438, China
胰腺癌是一种高致命性的恶性消化系统肿瘤。吸烟、慢性胰腺炎、肥胖、糖尿病和家族遗传史等都是胰腺癌的高致病因素[1-2]。大多数胰腺癌患者确诊时即为晚期, 且手术切除[3]、放化疗[4]等传统治疗方法都不能显著延长患者生存时间[5]。随着对胰腺癌分子机制的探索, 近年来免疫治疗已经成为研究热点[6]。
目前肿瘤免疫治疗方法有肿瘤过继免疫治疗法、肿瘤特异性疫苗及免疫检查点抑制疗法等。免疫检查点是免疫系统的负调节因子, 在维持自身免疫耐受方面发挥关键作用[7]。肿瘤可利用免疫检查点负调节免疫这一特性逃脱免疫系统的监视, 因此免疫检查点抑制疗法是肿瘤免疫治疗策略的关键部分[8-9]。主要的免疫检查点有程序性细胞死亡蛋白-1(programmed cell death-1, PD-1)及其配体(PD-ligand 1, PD-L1)[10]、细胞毒T淋巴细胞相关抗原4(cytotoxic T lymphocyte-associated antigen-4, CTLA-4)[11]和吲哚胺2, 3-双加氧酶1(indoleamine 2, 3-dioxygenase 1, IDO1)[12]等。IDO1是催化人体必需氨基酸色氨酸(tryptophan, Trp)沿犬尿氨酸途径(kynurenine pathway, KP)分解代谢的限速酶。IDO1多表达于肿瘤细胞及基质免疫细胞(如树突细胞等)[13], IDO1在肿瘤中的过表达会诱导效应T细胞的凋亡及功能障碍, 诱导抑制性调节T细胞增殖[14], 激活骨髓衍生的抑制细胞(myeloid derived suppressor cell, MDSC)[15]。IDO1可促进肿瘤的新血管生成[16], 还可通过诱导肿瘤休眠程序而影响肿瘤重建细胞的存活[17]。IDO1作为PD-1和CTLA-4之外的新免疫检查点, 可通过多种机制促进肿瘤发展及免疫逃逸。
IDO1抑制剂作为治疗肿瘤的新型药物会带来巨大的社会和经济效益[18]。目前尚无IDO1抑制剂药物上市, 但已有数个IDO1抑制剂进入临床试验阶段。目前用于IDO1抑制剂药效学研究的肿瘤动物模型多采用高表达IDO1的肿瘤皮下荷瘤模型, 成瘤模式单一, 造模方式有待改进。
IDO1在胰腺癌中高表达, 且与患者不良预后相关[19], IDO1抑制剂有望用于治疗胰腺癌。使用高表达IDO1的胰腺癌细胞构建有效模拟胰腺癌特性的动物模型, 对于IDO1抑制剂的药效学研究具有重要意义。本文选取基因突变胰腺癌小鼠源的胰腺癌细胞系KPIC, 检测细胞中IDO1表达情况及IDO1抑制剂1-甲基-L-色氨酸(1-methyl-L-tryptophan, 1-L-MT)对其抑制效率; 构建KPIC原位胰腺癌小鼠模型, 观察血清中IDO1活性, 研究该动物模型作为IDO1抑制剂药效学研究工具的可能性。
材料和方法试剂和药品 Kan、Amp抗生素(北京鼎国昌盛生物技术有限责任公司), DMEM培养基(美国Gibco公司), 0.25 %胰蛋白酶(美国Gibco公司), 胎牛血清(美国HyClone公司), PVDF膜(美国Millipore公司), IDO1一抗(杭州华安生物技术有限公司), TDO一抗(美国Protech公司), IDO2一抗(美国Santa Cruz公司), GAPDH一抗(杭州华安生物技术有限公司), Sox9一抗(英国Abcam公司), Ki67一抗、IFN-γ(上海碧云天生物技术有限公司), L-Trp、苯甲基磺酰氟(PMSF)(上海阿拉丁生化科技股份有限公司), ECL显色液(上海天能科技有限公司), Trizol试剂(日本Takara公司), 1-L-MT、L-犬尿氨酸(kynurenine, Kyn)、多聚甲醛(美国Sigma-Aldrich公司), 小鼠饲料及垫料(上海斯莱克实验动物有限公司)。
仪器和设备 垂直平板电泳槽(北京百晶生物技术有限公司), 转膜仪、CFX96 Touch Real-Time PCR (美国Bio-Rad公司), Multiskan FC酶标仪、超低温冰箱、Legend Micro 17R高速离心机、Forma Series CO2培养箱(美国Thermo Fisher公司), 倒置荧光显微镜(日本Olympus公司), SW-CJ-1FD洁净工作台(苏州净安泰空气技术有限公司), 凝胶成像系统(上海实验设备仪器厂), 立式压力蒸汽灭菌锅(上海博讯实业有限公司), 高效液相色谱(美国Agilent公司), 石蜡切片机(德国Leica公司)。
KPIC细胞的培养及鉴定 小鼠胰腺癌细胞KPIC经测序验证后使用。细胞培养采用10% DBS+90% DMEM培养基, 内含氨苄青霉素100 U/mL, 硫酸链霉素100 U/mL, 培养条件为37 ℃、5% CO2。
实时荧光定量PCR 将细胞吹打均匀, 传代于6 cm细胞培养板, 待生长至90%汇合时, 用Trizol (RNA iso plus)提取细胞总RNA, 37 ℃连接15 min, 逆转录PCR (85 ℃、5 s)得到cDNA, 95 ℃预变性5 min, 95 ℃变性10 s, 55 ℃复性20 s, 循环45次, 95 ℃、30 s, 65 ℃、5 s扩增。实时荧光定量PCR检测KPIC细胞中IDO1及其同工酶mRNA水平。
| Gene | Primer sequence (5’-3’) |
| m-IDO1 | F:CCTGCAATCAAAGCAATCC |
| R:CCACAAAGTCACGCATCCT | |
| m-IDO2 | F:TTATCTCCGCTGCCACCA |
| R:GGTCTTCTCCCTGACACTCTTC | |
| m-TDO | F:GAACGACGACTGTCATACCG |
| F:TGAGCGTGTCAATGTCCATAA | |
| m-β-Actin | F:CTGTCCCTGTATGCCTCTG |
| R:ATGTCACGCACGATTTCC | |
| F:Forward; R:Reverse. | |
Western blot 提取细胞总蛋白质, BCA法测定蛋白质浓度后进行Western blot检测。每孔上样量为80 μg。经SDS-PAGE (10%)后, 将胶中的蛋白质转印至PVDF膜, 使用5 %脱脂牛奶常温封闭1 h。加入抗鼠IDO1一抗(1:1 000)、抗鼠IDO2一抗(1:500)、抗鼠TDO一抗(1:1 000)和GAPDH一抗(1:10 000), 4 ℃孵育过夜, PBST(含0.2%Tween-20的PBS缓冲液)洗膜3次, 每次15 min。加入相应二抗(1:1 000)室温孵育45 min, PBST洗膜3次。使用ECL显色试剂盒检测KPIC细胞IDO1及其同工酶的蛋白质水平。
CCK-8检测1-L-MT对KPIC细胞活力影响 将KPIC细胞接种于96孔板(铺板密度:5 000个/孔), 培养6 h使细胞贴壁。吸弃培养基, 加入梯度浓度1-L-MT, 使每孔终体积为200 μL, 孵育24 h; 吸弃培养基, 每孔加入CCK-8检测试剂10 μL, 补加培养基100 μL, 培养30 min后于450 nm处检测吸光度(D)。细胞活力(%)=[D给药-D空白]/ [D对照-D空白]×100。
1-L-MT对KPIC细胞内IDO1活性的影响 将细胞分为3组:对照组、低浓度给药组(50 μmol/L 1-L-MT)及高浓度给药组(100 μmol/L 1-L-MT)。KPIC细胞计数, 铺板, 培养于12孔板, 加入梯度浓度1-L-MT (0、50、100 μmol/L)培养24 h, 吸取细胞上清200 μL, 加入等体积5%高氯酸溶液, 混匀30 s。室温静置15 min, 充分沉淀上清中的蛋白质, 16 000×g离心10 min, 取上清液, 加入1/2体积甲醇(色谱纯), 振荡2 min, 16 000×g离心10 min。0.22 μm过滤器过滤上清后上样, HPLC检测IDO1活性。使用HPLC检测Trp和Kyn浓度, 计算Kyn/Trp比值。
细胞因子IFN-γ可诱导IDO1表达[20], IFN-γ处理KPIC细胞系研究1-L-MT (100 μmol/L)对上调的IDO1活性的影响。将细胞分为3组:对照组、IFN-γ处理组(100 ng/mL IFN-γ)及给药组(100 μmol/L 1-L-MT+100 ng/mL IFN-γ)。给药组中加入梯度浓度1-L-MT (0、100 μmol/L), 并加入终浓度为100 ng/mL的鼠源IFN-γ, 刺激细胞中IDO1上调。培养24 h后, 吸取细胞上清200 μL, 加入等体积5%高氯酸溶液, 混匀30 s。室温静置15 min, 以便充分沉淀上清中的蛋白质, 然后16 000×g离心10 min, 取上清液加入1/2体积甲醇(色谱纯), 振荡2 min, 16 000×g离心10 min。0.22 μm过滤器过滤上清后上样, HPLC检测IDO1活性。
KPIC原位胰腺癌小鼠模型的构建及鉴定
肿瘤模型的构建 于10 cm细胞培养板培养KPIC细胞, 待细胞生长至80 %汇合时, 用胰蛋白酶消化细胞, PBS重悬细胞, 调整细胞浓度为4.5×106个/mL。C57BL/6小鼠(雌性, 6周龄)购自上海杰思捷公司, 饲养及实验过程均符合标准。用异氟烷麻醉小鼠, 左侧肋骨下缘脱毛, 剪开皮肤及肌肉组织, 找到脾脏和胰脏, 向胰脏注射KPIC细胞(4.5×105个/只), 缝合肌肉组织及外侧皮肤, 全程注意控制麻醉剂量, 防止小鼠因麻醉过量死亡。术后复温, 待小鼠苏醒即放入新的鼠笼中。术后24 h内密切观察小鼠状态:饮食、饮水是否正常。接种KPIC细胞的小鼠饲养15天后, 引颈处死, 解剖, 取出瘤块。PBS冲洗瘤块, 剪碎(1 mm×2 mm), 置于PBS中备用。实验接种用小鼠的手术过程同前, 不同之处在于:将胰腺剪口, 瘤块包于其中, 缝合胰脏后归位。全程注意控制麻醉剂量, 防止小鼠死亡。待小鼠苏醒即放入新的鼠笼中, 术后24 h密切观察小鼠状态:有无出血及感染。
肿瘤模型的鉴定 用PBS冲洗解剖所得新鲜组织, 4 %多聚甲醛于4 ℃固定48 h, 乙醇脱水, 二甲苯透明, 石蜡浸泡2~3 h, 包埋, 切片。
HE染色检测肿瘤生长情况 切片经二甲苯脱蜡及梯度乙醇水化后, 行常规HE染色, 脱水、透明、封片后于显微镜下观察。
免疫荧光检测肿瘤IDO1表达 切片经二甲苯脱蜡及梯度乙醇水化后, 使用过氧化氢除去组织内源性过氧化物, 使用EDTA-柠檬酸钠抗原修复液修复抗原(微波法)。滴加血清封闭液, 室温孵育1 h; 滴加抗-IDO1一抗50 μL, 4 ℃过夜。PBS缓冲液清洗3次, 每次15 min。加入相应二抗及DAPI (1:1 000), 室温避光孵育45 min, PBS洗膜3次, 封片, 于显微镜下观察染色情况。
免疫组化检测肿瘤增殖及转录因子表达 抗原修复过程同前。滴加血清封闭液, 室温孵育1 h; 滴加抗-Ki67一抗50 μL, 抗-Sox 9一抗50 μL, 4 ℃过夜。PBS缓冲液清洗3次, 每次15 min。加入相应二抗, 室温避光孵育45 min, 使用DAB显色试剂盒显色。PBS缓冲液清洗3次, 每次15 min。对细胞核行HE染色。自来水冲洗10 min, 脱水, 透明, 封片, 于显微镜下观察。
KPIC原位胰腺癌小鼠血清的制备 小鼠麻醉后摘眼球取血, 室温静置10 min, 4 ℃下3 600×g离心15 min, 取上清, 即为粗血清。粗血清经3 600×g离心10 min, 吸取上清, 加入等体积5 %高氯酸溶液, 混匀30 s。室温静置15 min, 充分沉淀血清中的蛋白质, 16 000×g离心10 min, 取上清, 加入1/2体积甲醇(色谱纯), 振荡2 min, 16 000×g离心10 min, 经0.22 μm过滤器过滤后上样, 于HPLC检测Trp和Kyn浓度, 检测值为实际浓度的1/3。
HPLC检测条件 色谱条件:C18柱(250 mm×4.6 mm, 5 μm); 柱温25 ℃; 流动相为15 mmol/L乙酸钠-乙酸溶液(含体积分数为6%的乙腈, pH=3.6);流速1 mL/min; 进样量20 μL; 检测波长:Trp为280 nm, Kyn为360 nm。用标准曲线法计算样本中Trp和Kyn含量。
统计学分析 统计分析采用GraphPad Prism 6.0软件, 所有数据以x±s表示, 两组数据间差异用t检验分析, P <0.05为差异有统计学意义。
结果KPIC细胞中IDO1及其同工酶的表达 在mRNA水平检测到KPIC细胞表达IDO1及其同工酶IDO2和TDO, 且IDO1及IDO2 mRNA水平较高, TDO mRNA水平较低(图 1 A)。以鼠源胰腺癌细胞系Pan02作为对照, 在蛋白质水平检测到KPIC细胞表达IDO1及其同工酶IDO2和TDO, 且蛋白质水平趋势同mRNA水平趋势一致(图 1 B)。
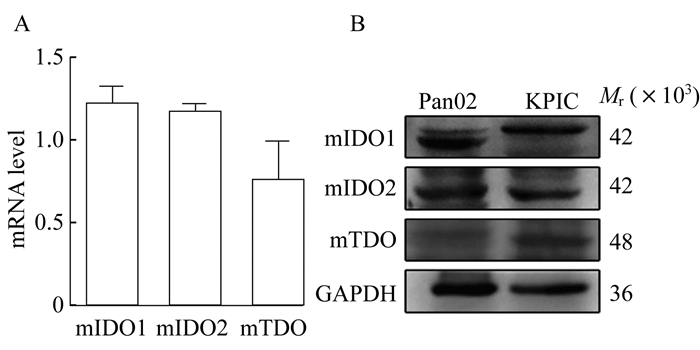
|
| A:mRNA levels measured by real-time qPCR; B:Protein levels measured by Western blot. 图 1 KPIC细胞中IDO1及其同工酶的表达 Fig 1 mRNA and protein levels of IDO1 and its isozyme in KPIC cells |
1-L-MT对KPIC细胞活力的影响 选取IDO1经典抑制剂1-L-MT作为阳性药物, 检测其对KPIC细胞活力的影响。在0~1 000 μmol/L的浓度范围内, 1-L-MT使KPIC细胞活力轻微下降, 在50和1 000 μmol/L时下降较为明显, 但与未加药处理的细胞相比, 差异无统计学意义(图 2)。

|
| KPIC cell viability was measured by cell counting cck-8.Results were expressed as x±s from 3 independent experiments. 图 2 1-L-MT对KPIC细胞活力的影响 Fig 2 The effect of 1-L-MT on cell viability of KPIC |
1-L-MT对KPIC细胞中IDO1活性的影响 1-L-MT处理细胞24 h后, 经HPLC检测发现细胞上清中Trp含量无明显变化(图 3A), Kyn含量降低, 差异有统计学意义(低浓度给药组, P=0.031 8;高浓度给药组, P=0.017 8;图 3B)。Kyn/Trp显示IDO1活性下调(低浓度给药组, P=0.044 7;高浓度给药组, P=0.028 7;图 3C)。与对照组相比, 经IFN-γ处理的KPIC细胞Trp含量降低(图 3D), Kyn含量升高(P=0.022 3, 图 3E), Kyn/Trp比值升高(P=0.015 4, 图 3F), 再加入1-L-MT (100 μmol/L)处理24 h, Trp、Kyn含量及Kyn/Trp比值均恢复到对照组的水平(表 2)。实验结果表明, 1-L-MT不仅可以下调KPIC细胞本底的IDO1活性, 还可以逆转异常上调的IDO1活性。KPIC细胞可用于后续IDO1抑制剂药效学研究动物模型的构建。
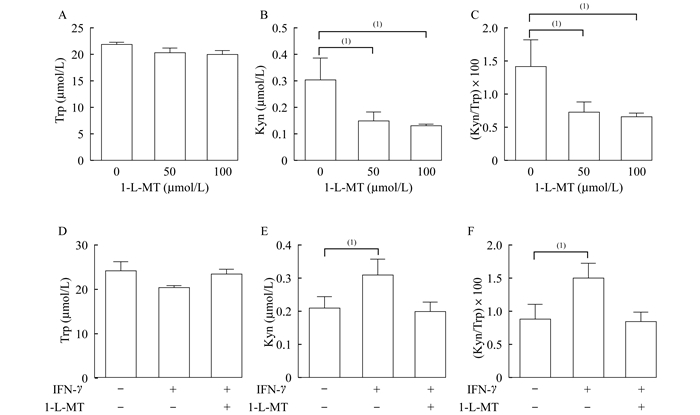
|
| A-C:KPIC cells were treated with 1-L-MT (50 or 100 μmol/L, 24 h); D-F:KPIC cells were pretreated with IFN-γ (100 ng/mL, 24 h), then treated with 1-L-MT (100 μmol/L, 24 h).Results were expressed as x±s from 3 independent experiments.(1)P < 0.05. 图 3 HPLC检测1-L-MT对KPIC细胞中IDO1活性的抑制作用 Fig 3 Inhibitory effect of 1-L-MT on IDO1 activity in KPIC cells determinated by HPLC |
| Index | Group 1 | Group 2 | |||||
| A | B | C | A | B | C | ||
| Trp (μmol/L) | 21.68±0.60 | 20.25±0.98 | 19.98±0.66 | 24.05±2.31 | 20.53±0.35 | 23.48±1.14 | |
| Kyn (μmol/L) | 0.30±0.08 | 0.15±0.04 | 0.13±0.01 | 0.21±0.04 | 0.31±0.05 | 0.20±0.03 | |
| (Kyn/Trp)×100 | 1.40±0.41 | 0.73±0.14 | 0.65±0.06 | 1.05±0.24 | 1.51±0.21 | 0.86±0.15 | |
| Group 1A:KPIC cells; Group 1B:KPIC cells treated with 50 μmol/L 1-L-MT for 24 h; Group 1C:KPIC cells treated with 100 μmol/L 1-L-MT for 24 h; Group 2A:KPIC cells; Group 2B:KPIC cells treated with 100 ng/mL IFN-γ for 24 h; Group 2C:KPIC cells pretreated with 100 ng/mL IFN-γ for 24 h, then treated with 100 μmol/L 1-MT for 24 h. | |||||||
KPIC原位胰腺癌小鼠模型构建 选取5只6~8周雌性C57BL/6小鼠, 将肿瘤组织接种于小鼠胰腺处。肿瘤生长较快, 接种后7天左右可触及腹腔内肿瘤, 小鼠生存期约为23天。小鼠引颈处死后腹腔解剖可见肿瘤, 且肿瘤已累及周围脏器(如脾脏等), 剥离的肿瘤与脾脏粘连较为严重, 脾脏上可见白色的肿瘤转移灶(图 4 A)。HE染色结果显示, 肿瘤分化程度较低, 细胞核排布混乱, 视野内胰腺正常腺泡等已不可见, 癌变较为严重(图 4 B)。免疫荧光染色结果表明肿瘤组织中有IDO1表达(图 4 C)。KPIC肿瘤切片的免疫组化显现大片Ki67阳性信号, 肿瘤区有较多Ki67阳性细胞(箭头所示), 说明小鼠具备肿瘤特征(图 4 D)。Sox9在该模型中也有一定程度的表达(箭头所示), 结合细胞形态及阳性信号可确定检测区域为癌变胰腺而非正常胰腺部位(图 4 E)。免疫组化研究表明, KPIC小鼠病理表现与临床胰腺癌病理特征相近, 正常胰腺结构已不可见, 小鼠腹腔内肿瘤已发生转移, 肿瘤恶性程度较高, 肿瘤细胞内表达IDO1、Ki67及Sox9, KPIC原位胰腺癌小鼠模型构建成功。

|
| A:Anatomical results of KPIC orthotopic pancreatic cancer mice; B:HE staining (scale bar=100 μm); C:Immunofluorescence staining of IDO1 (red) in KPIC tumors with DAPI (blue)(scale bar=20 μm); D:Immuostaining of Ki67 in KPIC tumors (scale bar=100 μm); E:Immuostaining of Sox9 in KPIC tumors (scale bar=100 μm). 图 4 KPIC原位胰腺癌小鼠解剖表现及IDO1、Ki67和Sox9免疫组化 Fig 4 Anatomical characteristics of KPIC orthotopic pancreatic cancer mice and immunohistochemical staining of IDO1, Ki67 and Sox9 |
KPIC原位胰腺癌小鼠血清IDO1活性检测 为了进一步检测KPIC原位胰腺癌小鼠体内的IDO1活性是否异常升高, 选取手术后20天的小鼠, 采集血清, 以野生型小鼠血清为对照, HPLC检测小鼠血清中Trp、Kyn浓度及IDO1活性(每组5只)。与野生型C57小鼠相比(表 3), KPIC原位胰腺癌小鼠的Trp含量较低(图 5A, P=0.000 6), 而Kyn含量较高(P=0.021 2, 图 5B), 接受手术的KPIC原位胰腺癌小鼠血清中IDO1活性显著升高(P=0.028 5, 图 5C)。
| (x±s) | ||
| Index | WT | KPIC |
| Trp (μmol/L) | 27.07±3.05 | 18.36±1.81(1) |
| Kyn (μmol/L) | 0.43±0.16 | 2.16±1.34(2) |
| (Kyn/Trp)×100 | 1.61±0.58 | 12.23±8.89 |
| WT:Wild type.vs.WT, (1)P=0.000 6, (2)P=0.021 2. | ||
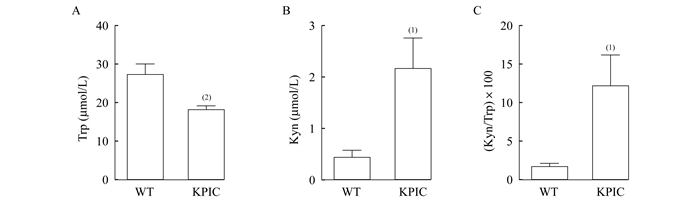
|
| Serum of KPIC orthotopic pancreatic cancer mice (n=5) and wild type mice (n=5) were collected on day 20 after tumor implantation.Results were expressed as x±s from 3 independent experiments.(1)P < 0.05, (2)P < 0.001.WT:Wild type. 图 5 KPIC原位胰腺癌小鼠血清中IDO1活性 Fig 5 Serum IDO1 activity of KPIC orthotopic pancreatic cancer mice |
肿瘤小鼠模型主要有:原发癌症的转基因小鼠模型; 将人类肿瘤移植至裸鼠体内的异种移植模型[21]; 皮下荷瘤小鼠模型以及本研究所采用的原发癌症的转基因小鼠来源的同种移植模型。原发癌症的转基因小鼠虽能模拟临床患者发病情况, 但造模周期较长, 一般耗时数月, 人力、物力成本大。异种移植模型选取的裸鼠为免疫缺陷鼠, 不能完整模拟含有免疫系统的肿瘤微环境, 也不能用于免疫治疗药物的药效学研究。皮下荷瘤小鼠模型虽然造模相对容易且肿瘤大小易于测量, 但相较于原位接种模型, 荷瘤模型中肿瘤脱离了原发部位, 不能很好模拟肿瘤的实际生长环境。本研究构建的KPIC原位胰腺癌小鼠属于原发癌症的转基因小鼠来源的同种移植模型, 可以与原发癌症的转基因小鼠一样模拟患者临床发病情况, 造模周期也较转基因小鼠短。人源化PDX小鼠属于异种移植模型, 接种的是临床患者的肿瘤组织, 理论上比KPIC原位胰腺癌小鼠更接近临床病理特征。但是PDX小鼠均为免疫缺陷的裸鼠, 不能用于免疫治疗药物包括IDO1抑制剂的药效学研究。
测定细胞水平IDO1活性经典的方法有Hela细胞IFN-γ刺激法和HEK293细胞转染IDO1质粒等方法[22], 两者都是特异性表达IDO1的细胞系, 而KPIC细胞中IDO1、IDO2及TDO均有表达, 不适于特异性评价IDO1抑制剂的细胞水平IC50, 在此未使用KPIC细胞检测1-L-MT对IDO1的IC50。作为IDO1经典抑制剂, 1-L-MT的体外抑制活性已有报道, 酶水平对IDO1的IC50为380 μmol/L, 细胞水平对IDO1的IC50为120 μmol/L[22]。1-L-MT对KPIC细胞无显著杀伤作用。IDO1抑制剂不同于化疗药物, 一般不会直接杀死肿瘤细胞[23]。Pan等[24]报道, 使用MTT法测定其研发的IDO1抑制剂对Hela细胞、MCF-7细胞及HEK293T细胞的毒性, 结果表明这些抑制剂在抑制IDO1的有效浓度范围内没有细胞毒性。
用于IDO1抑制剂药效学研究的模型多为荷瘤小鼠, 将表达IDO1的肿瘤接种于小鼠腋下, 通过测量肿瘤大小评估药物的治疗效果。用于IDO1抑制剂胰腺癌药效学研究的动物模型是Pan02荷瘤小鼠, 美国Incyte公司曾选取Pan02荷瘤小鼠研究其IDO1抑制剂INCB024360的药效作用[25]。
本文旨在建立一种更接近于临床胰腺癌病理特征的、可用于IDO1抑制剂类药物药效学研究的动物模型。KPIC转基因胰腺癌小鼠带有KRAS (KrasG12D)、TP53 (Trp53R172H/+)、CDKN2A (Ink4flox/+)和Ptf1/p48-Cre(KPIC)基因突变[26]。研究表明, 约90%的胰腺癌患者KRAS致癌基因发生突变, 60%~70%的胰腺癌患者p53抑癌基因发生突变, 大于50%的患者CDKN2A抑癌基因发生突变, 50%的患者SMAD4抑癌基因发生突变[27]。本研究将从KPIC转基因胰腺癌小鼠中分离得到的鼠源胰腺癌KPIC细胞注射到小鼠胰腺, 构建KPIC原位胰腺癌小鼠, 该模型可以稳定表达临床胰腺癌患者突变率较高的3种基因, 能够很好地模拟胰腺癌患者的病理特征, 更适用于药效学研究。
IDO1作为除PD-1、CTLA-4之外的新的免疫检查点, 在多种肿瘤中高表达, 包括胰腺癌[28]。本研究首先确认KPIC细胞中存在IDO1及其同工酶, 经典的IDO1抑制剂1-L-MT对KPIC细胞活力无显著影响, 但可有效降低KPIC细胞本底IDO1活性以及IFN-γ处理后上调的IDO1活性, 为今后开展动物实验提供了基础。构建KPIC原位胰腺癌小鼠, 经解剖研究证实接种的瘤块已生长为肿瘤, 且肿瘤已累及周围脏器, 并伴有转移灶产生, 该结果与临床患者相似。肿瘤增殖指数Ki67代表肿瘤细胞的增殖能力, 常用于肿瘤诊断指标[27]。Sox9作为胆系标志物, 多被用于胰腺肿瘤诊断, 通过Sox9的阳性信号的位置以及肿瘤切片HE染色结果可以判定是否发生胰腺癌变[30]。HE染色结果表明肿瘤恶性程度较高, Sox9及Ki67免疫组化染色结果表明该瘤块为胰腺导管癌。免疫荧光染色证实肿瘤组织表达IDO1。以上结果表明KPIC原位胰腺癌小鼠模型构建成功, 且结果稳定。HPLC检测发现, KPIC原位胰腺癌小鼠血清中IDO1活性相比于野生型小鼠显著上调。
综上所述, KPIC原位胰腺癌小鼠适用于IDO1抑制剂的筛选及药效学评价, 为研究IDO1在胰腺癌中引起的免疫耐受现象及相关机制提供了一个良好的研究工具, 将在新药研发中发挥重要作用。
| [1] |
PINHO AV, CHANTRILL L, ROOMAN I. Chronic pancreatitis:a path to pancreatic cancer[J]. Cancer Letters, 2014, 345(2): 203-209.
[DOI]
|
| [2] |
莫镇州, 黄博. 胰腺癌的危险及预后因素研究现状[J]. 临床医药实践, 2018, 27(1): 56-60. [URI]
|
| [3] |
黄长山, 余伟, 王谦, 等. 扩大胰十二指肠切除与标准胰十二指肠切除治疗胰腺癌的临床研究[J]. 肝胆外科杂志, 2018, 26(1): 35-38. [DOI]
|
| [4] |
HAN H, VON HOFF DD. SnapShot:pancreatic cancer[J]. Cancer Cell, 2013, 23(3): 424.
[DOI]
|
| [5] |
蒋会娟, 张洪志, 李文博. 胰腺癌术后辅助化疗和辅助放化疗的临床疗效分析[J]. 北方药学, 2018, 15(4): 132-133. [DOI]
|
| [6] |
SIDERAS K, BIERMANN K, YAP K, et al. Tumor cell expression of immune inhibitory molecules and tumor-infiltrating lymphocyte count predict cancer-specific survival in pancreatic and ampullary cancer[J]. Int J Cancer, 2017, 141(3): 572-582.
[DOI]
|
| [7] |
PARDOLL DM. The blockade of immune checkpoints in cancer immunotherapy[J]. Nat Rev Cancer, 2012, 12(4): 252-264.
[DOI]
|
| [8] |
KYI C, POSTOW MA. Immune checkpoint inhibitor combinations in solid tumors:opportunities and challenges[J]. Immunotherapy, 2016, 8(7): 821-837.
[DOI]
|
| [9] |
COLLIN M. Immune checkpoint inhibitors:a patent review (2010-2015)[J]. Expert Opin Ther Pat, 2016, 26(5): 555-564.
[DOI]
|
| [10] |
BOUSSIOTIS VA. Molecular and biochemical aspects of the PD-1 checkpoint pathway[J]. N Engl J Med, 2016, 375(18): 1767-1778.
[DOI]
|
| [11] |
ITO A, KONDO S, TADA K, et al. Clinical development of immune checkpoint inhibitors[J]. Biomed Res Int, 2015, 2015: 605478.
[URI]
|
| [12] |
BROCHEZ L, CHEVOLET I, KRUSE V. The rationale of indoleamine 2, 3-dioxygenase inhibition for cancer therapy[J]. Eur J Cancer, 2017, 76: 167-182.
[DOI]
|
| [13] |
BILIR C, SARISOZEN C. Indoleamine 2, 3-dioxygenase (IDO):only an enzyme or a checkpoint controller?[J]. J Oncol Sci, 2017, 3(2): 52-56.
[URI]
|
| [14] |
ZHAI L, SPRANGER S, BINDER DC, et al. Molecular pathways:targeting IDO1 and other tryptophan dioxygenases for cancer immunotherapy[J]. Clin Cancer Res, 2015, 21(24): 5427-5433.
[DOI]
|
| [15] |
PRENDERGAST GC, MALACHOWSKI WJ, MONDAL A, et al. Indoleamine 2, 3-dioxygenase and its therapeutic inhibition in cancer[J]. Int Rev Cell Mol Biol, 2018, 336: 175-203.
[DOI]
|
| [16] |
MONDAL A, SMITH C, DUHADAWAY JB, et al. IDO1 is an integral mediator of inflammatory neovascularization[J]. EBioMedicine, 2016, 14: 74-82.
[DOI]
|
| [17] |
LIU Y, LIANG X, YIN X, et al. Blockade of IDO-kynurenine-AhR metabolic circuitry abrogates IFN-γ-induced immunologic dormancy of tumor-repopulating cells[J]. Nat Commun, 2017, 8: 15207.
[DOI]
|
| [18] |
LI F, ZHANG R, LI S, et al. IDO1:an important immunotherapy target in cancer treatment[J]. Int Immunopharmacol, 2017, 47: 70-77.
[DOI]
|
| [19] |
ZHANG T, TAN X, XU Y, et al. Expression and prognostic value of indoleamine 2, 3-dioxygenase in pancreatic cancer[J]. Chin Med J (Engl), 2017, 130(6): 710-716.
[DOI]
|
| [20] |
VIDAL C, LI W, SANTNER-NANAN B, et al. The kynurenine pathway of tryptophan degradation is activated during osteoblastogenesis[J]. Stem Cells, 2015, 33(1): 111-121.
[URI]
|
| [21] |
HWANG C, BOJ SF, CLEVERS H, et al. Preclinical models of pancreatic ductal adenocarcinoma[J]. J Pathol, 2016, 238(2): 197-204.
[DOI]
|
| [22] |
KOBLISH HK, HANSBURY MJ, BOWMAN KJ, et al. Hydroxyamidine inhibitors of indoleamine-2, 3-dioxygenase potently suppress systemic tryptophan catabolism and the growth of IDO-expressing tumors[J]. Mol Cancer Ther, 2010, 9(2): 489-498.
[DOI]
|
| [23] |
MUNN DH, MELLOR AL. IDO in the Tumor microenvironment:inflammation, counter-regulation, and tolerance[J]. Trends Immunol, 2016, 37(3): 193-207.
[DOI]
|
| [24] |
PAN L, ZHENG Q, CHEN Y, et al. Design, synthesis and biological evaluation of novel naphthoquinone derivatives as IDO1 inhibitors[J]. Eur J Med Chem, 2018, 157: 423-436.
[DOI]
|
| [25] |
VACCHELLI E, ARANDA F, EGGERMONT A, et al. Trial watch:IDO inhibitors in cancer therapy[J]. Onco Immunol, 2014, 3(10): e957994.
[URI]
|
| [26] |
MA L, SAIYIN H. LSL-KrasG12D;LSL-Trp53R172H/+; Ink4flox/+; Ptf1/p48-Cre mice are an applicable model for locally invasive and metastatic pancreatic cancer[J]. PLoS One, 2017, 12(5): e176844.
[PubMed]
|
| [27] |
KAMISAWA T, WOOD LD, ITOI T, et al. Pancreatic cancer[J]. Lancet, 2016, 388(10039): 73-85.
[DOI]
|
| [28] |
UYTTENHOVE C, PILOTTE L, THÉATE I, et al. Evidence for a tumoral immune resistance mechanism based on tryptophan degradation by indoleamine 2, 3-dioxygenase[J]. Nat Med, 2003, 9(10): 1269-1274.
[DOI]
|
| [29] |
QIN R, SMYRK TC, REED NR, et al. Combining clinicopathological predictors and molecular biomarkers in the oncogenic K-RAS/Ki67/HIF-1α pathway to predict survival in resectable pancreatic cancer[J]. Br J Cancer, 2015, 112(3): 514-522.
[DOI]
|
| [30] |
SHROFF S, RASHID A, WANG H, et al. SOX9:a useful marker for pancreatic ductal lineage of pancreatic neoplasms[J]. Hum Pathol, 2014, 45(3): 456-463.
[DOI]
|
 2019, Vol. 46
2019, Vol. 46


